
Universidad Autónoma de Chiriquí
Recibido 31 de Mayo 2024; aceptado 18 de Julio 2024
Disponible en internet el 31 de Julio 2024
Palabras Clave: estrés, depresión, ansiedad, burnout, insomnio.
Key Words: stress, depression, anxiety, burnout, insomnia.
RESUMEN
Propósito: Con la pandemia de SARS-COV-2 en el año 2020 cambió significativamente el sistema de atención de salud tanto a nivel mundial como en Panamá. El desconocimiento e incertidumbre sobre este patógeno y la necesidad de personal de primera línea, los expuso al desgaste físico y psicológico. Por lo cual se buscó determinar el impacto psicológico de la pandemia en los médicos internos.
Método: Es un estudio de tipo observacional cuya dirección temporal es transversal del impacto psicológico de la pandemia de SARS-COV-2 en los médicos internos del Hospital Doctor Rafael Hernández, Chiriquí, del 1 de abril de 2021 al 31 de diciembre de 2021.
Resultados: De los 56 encuestados a través de preguntas abiertas, 35 (62.5%) eran mujeres y el 21 (37.5%) eran hombres. De los cuales 19 (34%) presentaron rasgos de ansiedad, 21 (37.5%) rasgos de depresión, 23 (41%) síntomas de estrés, 38 (69%) síntomas de agotamiento emocional (AE), 31 (55%) síntomas de despersonalización (DP), 33 (59%) síntomas de desrealización personal (RP) y 38 (69%) síntomas de insomnio.
Conclusión: De acuerdo a los resultados podemos concluir que sí existen secuelas psicológicas en los médicos internos del Hospital Dr. Rafael Hernandez durante la pandemia por COVID-19 principalmente en los medicos internos de sexo femenino que ingresaron en diciembre 2021, los que tuvieron una rotación por menor tiempo en área de COVID, los medicos internos que rotaron en sala COVID y los que sí hablaron sobre los síntomas. La mayoria de sintomas asociados fueron de ansiedad, depresión, estrés, agotamiento emocional, despersonalización, desrealización personal e insomnio. No hubo diferencias significativas al comparar entre el grupo que sí habló con alguien de los síntomas y los que no. La mayoría de los encuestados no recibió una atención psicológica especializada. No se estableció relación entre la gravedad de los síntomas y la complejidad del área COVID de rotación. Recomendamos que se debe brindar un mayor abordaje al perfil psicológico de los médicos con la finalidad de mejorar el desempeño laboral independientemente de los sintomas que presenten y el area de rotación clínica.
SUMARY
Purpose: The SARS-CoV-2 pandemic in 2020 significantly transformed the healthcare system globally and in Panama. The unfamiliarity and uncertainty surrounding this pathogen, coupled with the need for frontline personnel, exposed them to physical and psychological strain. Therefore, the aim was to determine the psychological impact of the pandemic on internal medicine physicians.
Method: This is an observational study with a cross-sectional temporal design assessing the psychological impact of the SARS-CoV-2 pandemic on internal medicine physicians at Hospital Doctor Rafael Hernández, Chiriquí, from April 1, 2021, to December 31, 2021.
Results: Of the 56 respondents through open questions, 35 (62.5%) were women and 21 (37.5%) were men. Of which 19 (34%) presented anxiety traits, 21 (37.5%) depression traits, 23 (41%) stress symptoms, 38 (69%) emotional exhaustion (EA) symptoms, 31 (55%) symptoms of depersonalization (PD), 33 (59%) symptoms of personal derealization (PR) and 38 (69%) symptoms of insomnia.
Conclusion: According to the results, we can conclude that there are psychological consequences in the internal doctors of the Dr. Rafael Hernandez Hospital during the COVID-19 pandemic, mainly in the female internal doctors who entered in December 2021, who had a minor rotation. time in the COVID area, the internal doctors who rotated in the COVID room and those who did talk about the symptoms. The majority of associated symptoms were anxiety, depression, stress, emotional exhaustion, depersonalization, personal derealization and insomnia. There were no significant differences when comparing the group that did talk to someone about their symptoms and those that did not. The majority of respondents did not receive specialized psychological care. No relationship was established between the severity of symptoms and the complexity of the COVID area of rotation. We recommend that a greater approach should be provided to the psychological profile of doctors in order to improve work performance regardless of the symptoms they present and the area of clinical rotation.
OBJETIVO DE LA INVESTIGACIÓN
Objetivo General
● Determinar el impacto psicológico generado por la pandemia de SARS-COV-2 en los médicos internos del Hospital Dr. Rafael Hernández del 1 abril de 2021 al 31 de diciembre de 2021.
Objetivos Específicos
● Caracterizar los aspectos generales de los médicos internos del Hospital Dr. Rafael Hernández durante el período del 1 abril de 2021 al 31 de diciembre de 2021.
● Valorar el nivel de estrés, depresión y ansiedad presentado en los médicos internos del Hospital Dr. Rafael Hernández durante el período del 1 abril del 2021 a diciembre 2021.
● Demostrar el grado Burnout e insomnio presentado en los médicos internos del Hospital Dr. Rafael Hernández durante el 1 abril del 2021 a diciembre 2021.
● Identificar qué síntomas tuvieron un impacto psicológico de manera significativa en la vida laboral y cotidiana de los médicos internos del Hospital Dr. Rafael Hernández durante el período del 1 abril del 2021 a diciembre 2021.
Introduccion
Desde el primer brote de infección por coronavirus 2 (SARS-COV 2) del síndrome respiratorio agudo severo en Wuhan, Hubei, China, en diciembre de 2019, la Organización Mundial de la Salud (OMS) lo reconoce como una pandemia en más de 200 países y territorios en todo el mundo se ven afectados con una incidencia creciente. La infección por SARS-CoV-2 da como resultado un espectro de signos y síntomas no específicos, que van desde una infección asintomática hasta enfermedades similares a la gripe, como fiebre, tos, tos seca y fatiga, neumonía, síndrome de dificultad respiratoria aguda e incluso fallas multiorgánicas con alta morbilidad y mortalidad.36 Al 22 de enero de 2022, Panamá ocupa la quinta posición entre los países de las Américas con más alta incidencia acumulada, con 14.493,2 casos acumulados por cada 100.000 hab. (después de Puerto Rico, Uruguay, Argentina y Estados Unidos), por encima de la tasa promedio para la Región de 12.205,4 casos x 100.000 Hab y registra la posición 40 en el ranking mundial de países que reportan datos a la OMS (OPS, 2022). El personal de salud se ha visto afectado psicológicamente tras la constante exposición a esta enfermedad, prolongadas jornadas laborales y el deterioro tanto físico como mental que la lucha en la primera línea de defensa conlleva.30 La exposición de los trabajadores de la salud al sufrimiento y la muerte de los pacientes también aumenta su miedo y ansiedad.37
Entre los factores contribuyentes al desarrollo de trastornos de ansiedad, depresión, insomnio entre otros, se encuentran el factor etario, el contexto social y relaciones interpersonales, la falta de capacitación, desinformación y el nivel de exposición a pacientes contagiados entre otros. Todos estos factores poseen repercusiones en la salud mental de los trabajadores de la salud, siendo una problemática que no debe pasar desapercibida por el MINSA de Panamá, en virtud de salvaguardar el bienestar de aquellos quienes se encuentran en la primera línea de defensa contra la COVID-19, para poder mejorar la atención clínica brindada por la primera línea en contra de esta pandemia.30
Varias revisiones sistemáticas reflejaron el aumento en la prevalencia de estrés que reflejo el porcentaje de personal sanitario que sufrió estrés varió desde el 37% 49 hasta el 78% 45, con un intervalo más frecuente entre el 40% y el 50% 47, 48, 52 y un 54% entre el personal de primera línea. En ansiedad los resultados comparativos indicaron mayor ansiedad entre profesionales de primera línea, aunque no siempre con significación estadística. En depresión entre un 25% 52 y un 31% 49 del total de profesionales sanitarios mostraron síntomas de depresión en Italia, mientras que en un estudio turco el porcentaje llegó al 65%, de los cuales un 20% de manera severa o extremadamente severa. En insomnio las mujeres tuvieron problemas severos y muy severos de insomnio en un 25%, frente al 4% de los hombres y con burnout en Italia, el conjunto de personal sanitario reportó niveles altos (el 32%) y medios (el 36%) de agotamiento emocional y despersonalización (el 12% alta y el 14% moderada) con mayor burnout entre el personal de primera línea.38
En el caso de los síntomas depresivos, en la mayoría de los países entre 14,7% y 22,0% del personal de salud presentaba síntomas que permitían sospechar un episodio depresivo, con Chile como el país con la mayor proporción. En cuanto a la ideación suicida, las cifras fluctuaron entre 5% y 15% de los encuestados, con los valores mayores en Chile y en el Estado Plurinacional de Bolivia.39
En Panamá se realizó el estudio que reflejaba la prevalencia y factores asociados con resultados de salud mental entre médicos internos y residentes durante la epidemia de COVID-19 en Panamá: un estudio transversal. Dentro del cual se reclutaron a nivel nacional 517/1205 (42,9%) internos y residentes. De estos 274 (53,0%) eran internos y 243 (47,0%) residentes. La prevalencia global de síntomas de depresión fue de 25,3%, ansiedad 13,7% y estrés postraumático 12,2%. Al menos, el 9,3% de los participantes informaron tener ideación suicida (Espinoza et al. 2021).40
En cuanto al estrés, se estima que el 5% de los adultos padecen este trastorno. (WHO, 2019).41 A nivel mundial, Un estudio en Japón indicó que, entre los trabajadores de la salud en el hospital, el 10,0% tenía ansiedad moderada a severa y el 27,9% desarrolló síntomas de depresión durante la pandemia de COVID-19.42 El estudio internacional COVISTRESS un estudio difundido en línea realizado entre 13,537 individuos, incluidos 1379 trabajadores de salud, 631 médicos. El nivel de estrés relacionado con el trabajo durante la pandemia estuvo influenciado por la profesión, el personal de salud tenía niveles de estrés un 25,8% superiores a la población general.43
El personal sanitario al encontrarse en primera línea de atención de pacientes COVID-19, enfrentan un gran desafío físico y mental. Por lo que, el impacto de la pandemia en la salud mental tiene una mayor repercusión en los trabajadores de salud, manifestándose en estos: frustración, estrés, incertidumbre, vergüenza, culpa, aversión, depresión, estrés postraumático e ideaciones suicidas.44
El Hospital Dr. Rafael Hernández fue unos de los epicentros de la atención de pacientes con SARS COV 2 en la República de Panamá, específicamente en la Provincia de Chiriquí, lo cual impactó en la dinámica laboral del grupo de médicos internos que laboró durante el período del del 1 de abril del 2021 al 31 de diciembre del 2021, donde parte de los médicos presentó alteraciones del sueño, estrés, burnout entre otros.
Un estudio realizado en el Líbano proporcionó evidencia preliminar sobre la importancia de la resiliencia para hacer frente a los factores estresantes y mitigar la ansiedad en tiempos de circunstancias difíciles como las pandemias de salud. El desarrollo de la resiliencia debe convertirse en una prioridad para preparar a los trabajadores sanitarios para hacer frente a las crisis y reducir los problemas de salud mental en el futuro. Algunas formas que pueden ayudar a adquirir resiliencia son la experiencia, el aprendizaje y la capacitación formal.45
Además, los resultados de un estudio que evaluó la resiliencia psicológica de los trabajadores de la salud durante la COVID-19 revelaron que es necesario mejorar la calidad del sueño, las emociones positivas y la satisfacción con la vida de los trabajadores de la salud para aumentar su capacidad de recuperación psicológica durante la pandemia.46
Un estudio en el Reino de Arabia Saudí concluyó que la pandemia de COVID-19 ha tenido un impacto negativo significativo en la salud mental de los trabajadores sanitarios. El estudio indica claramente que la provisión de apoyo psicológico mejoró notablemente la salud mental en los trabajadores sanitarios. Por lo tanto, las evaluaciones de riesgo psicológico deben realizarse periódicamente en función de los factores identificados. Se debe llevar a cabo un control estricto de la salud mental entre los trabajadores de la salud y aquellos que presenten síntomas graves se deben derivar a los servicios de salud mental. Por último, la provisión de servicios de salud mental debe estar disponible en todos los hospitales del reino.47
En un reciente documento de orientación brindado por la Asociación Estadounidense de psiquiatría se plantea una variedad de iniciativas para disminuir el impacto psicológico de la pandemia COVID 19 en la salud mental del personal de salud, entre ellas se comenta el mejorar la eficiencia clínica y el liderazgo fomentando el trabajo en equipo para reducir la carga de estrés y agotamiento. Se debe brindar acceso oportuno, fácil y no estigmatizado de apoyo emocional y atención de salud mental para todos los médicos. Esto incluye apoyo por amigos hasta redes de apoyo entre pares, y herramientas de autoevaluación y referencia fácil a expertos en salud mental.48
La importancia de la realización de este protocolo esta dado en poder determinar el impacto psicológico dentro de los médicos internos que forman parte del personal sanitario. Existe escasa información en nuestro país e institución que pueda orientarnos sobre la situación actual. También se busca brindar información para establecer programas dirigidos a la prevención, tratamiento y seguimiento de todo el personal sanitario que se encuentra constantemente expuesto a la pandemia de SARS COV 2.
El SARS-CoV-2 tuvo una rápida propagación a nivel mundial provocando 117 millones de casos y 2,59 millones de muertes en marzo de 2021. En nuestro país el aumento de casos afectó al sistema de salud, con el aumento de las horas laboradas dentro de salas COVID y la carga laboral para el personal de salud que se encontraba en primera línea.
A través de este protocolo de investigación evaluaremos qué porcentaje de médicos internos del Hospital Dr. Rafael Hernández que trabajaron en primera línea contra la pandemia de SAR-CoV-2 presenta secuelas psicológicas y qué grado presentan las mismas. Se podrá determinar qué trastorno psicológico (ansiedad, insomnio, estrés, depresión y burnout) es más predominante y/o incapacitante en la población estudiada para establecer programas de apoyo basándonos en los resultados obtenidos. Los beneficiarios de los resultados a obtener son los médicos internos y el personal de salud que puede utilizar los datos obtenidos para ayudar al abordaje de estos padecimientos. El resultado de este estudio será presentado a los funcionarios del Hospital Doctor Rafael Hernández. Se pretende poder llevar este protocolo a carácter de artículo para que pueda servir de guía y estadística sobre la situación actual del personal sanitario
METODOLOGÍA
Este es un estudio de tipo observacional cuya dirección temporal es transversal, sobre el impacto psicológico de la pandemia de SARS-CoV-2 en los médicos internos del Hospital Doctor Rafael Hernández, David, Chiriquí, del 1 de abril de 2021 al 31 de diciembre de 2021.
Basado en los datos de ingreso, la población de médicos internos laboró en el Hospital Doctor Rafael Hernández durante el periodo del 1 de abril de 2021 al 31 de diciembre de 2021 en salas COVID; el universo del estudio corresponde a 65 internos, de los cuales 39 eran mujeres y 26 eran varones. Según la fórmula de poblaciones finitas, utilizando un margen de error del 5% y un intervalo de confianza del 95%, la muestra es de 56 médicos internos. Para el cálculo de la muestra se utilizó la fórmula para poblaciones finitas.
Tomando en cuenta el tamaño de la muestra, podemos obtener la muestra de reemplazo, la cual nos ayudará en aquellos casos donde no se pueda contactar o entrevistar a nuestra población a encuestar. Esta se calcula con la siguiente fórmula (Nn). Esto permite que un elemento de la población pueda ser seleccionado en más de una ocasión para formar parte de una muestra, con devolución del elemento seleccionado nuevamente a la población. La muestra de reemplazo fue de 3,335. Para la recolección de datos se eligieron de manera aleatoria, desde una tabla de Microsoft Excel, aquellos médicos internos que ingresaron dentro del periodo del 1 de abril de 2021 al 31 de diciembre de 2021. Los datos fueron facilitados por el departamento de Docencia.
Toda la información recolectada será tabulada en una tabla de Microsoft Excel para el análisis. La encuesta se guardará en la nube mediante la aplicación de Google Drive.
RESULTADOS
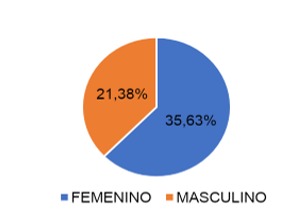
De los 56 encuestados donde se utilizó la muestra de reemplazo, 35 (62.5%) eran mujeres y 21 (37.5%) eran hombres.
De la gráfica 1 podemos recabar que de los 56 encuestados donde se utilizó la muestra de reemplazo, 35 (62.5%) eran mujeres y 21 (37.5%) eran hombres.

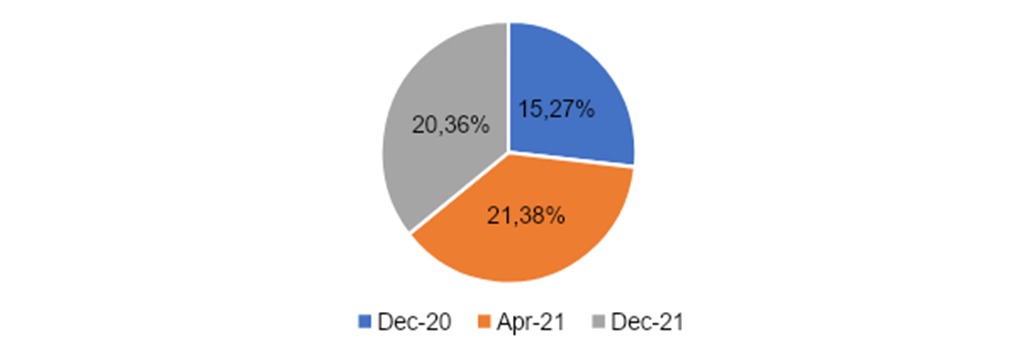
De los encuestados según período de entrada al internado, 15 (27%) encuestados ingresaron en diciembre de 2020, 21 (37%) en abril 2021 y 20 (36%) en diciembre 2021, como se expone en la gráfica 2.
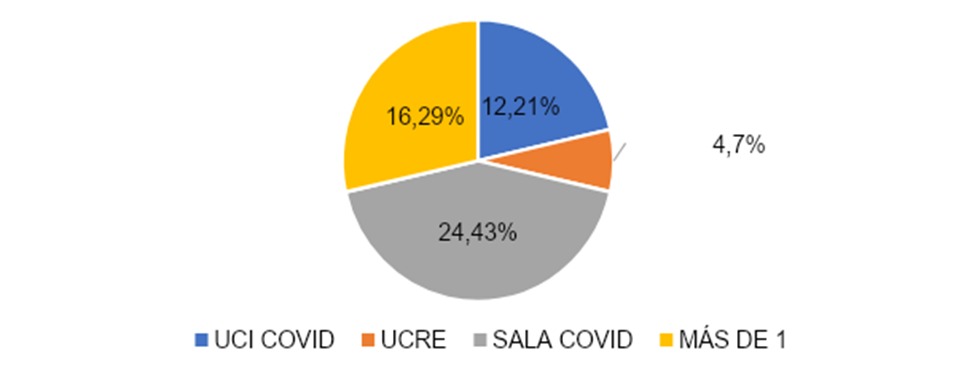
Los encuestados según área COVID que cubrió se dividió en 12 (21%) en UCI COVID, 4 (7%) en UCRE, 24 (43%) en sala COVID y 16 (29%) en más de 1 sala, como se evidencia en la gráfica 3.
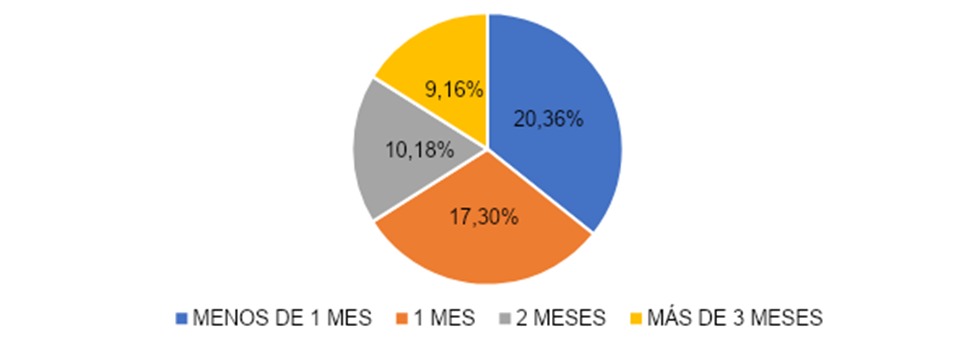
La gráfica 4 expresa que en el grupo según tiempo que cubrió área COVID, el 20 (36%) cubrieron menos de 1 mes, 17 (30%) 1 mes, 10 (18%) 2 meses y 9 (16%) más de 3 meses.
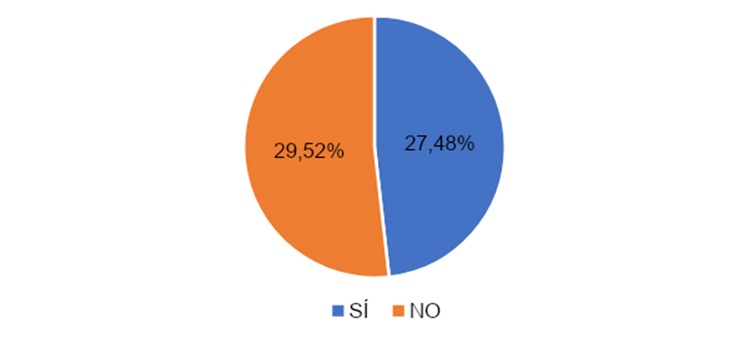
En la gráfica 5 contemplamos que el grupo según si hablaron o no hablaron con alguien de los síntomas, el 27 (48%) si hablaron con alguien de los síntomas y 29 (52%) no hablaron con alguien de los síntomas.
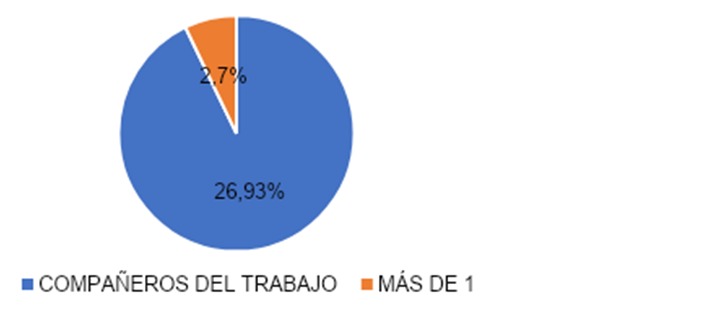
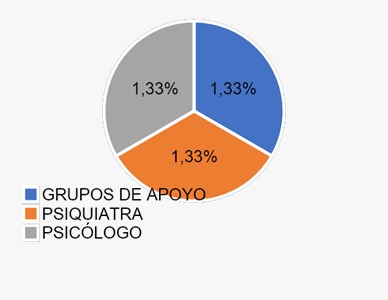
De la gráfica 6 podemos recopilar que en el grupo según si hablaron con alguien de los síntomas 26 (93%) solamente habló con compañeros del trabajo, 2 (7%) hablaron con más de 1 persona sobre los síntomas. Este grupo se subdividió en que 1 (33%) habló con psicología, 1 (33%) habló con psiquiatría y 1 (34%) habló con grupos de apoyo.
DASS-21
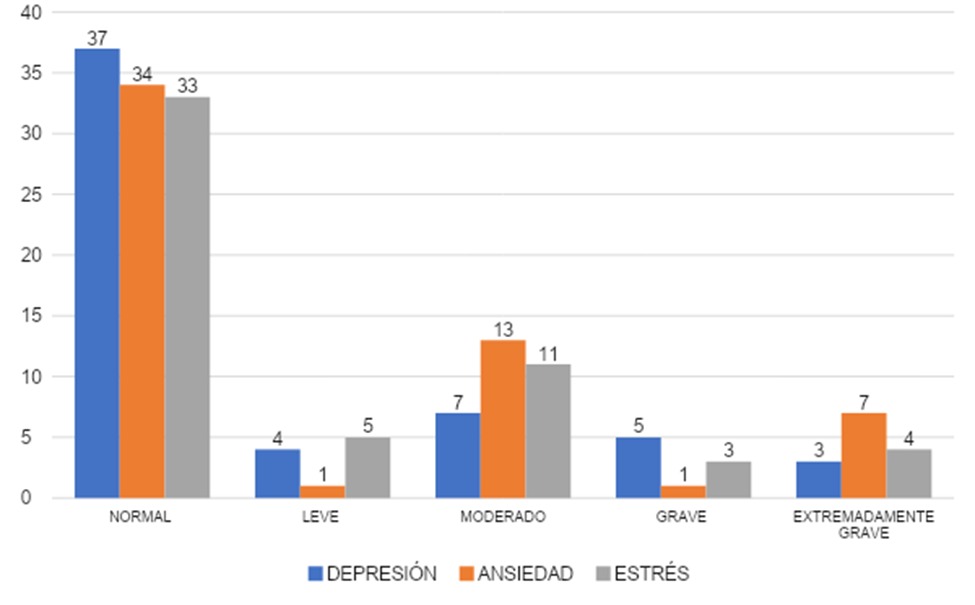
Según los resultados obtenidos mediante el instrumento de DASS-21, se hace una comparativa entre los síntomas de depresión, ansiedad y estrés. Se divide el grado de cada uno de ellos entre los 56 encuestados.
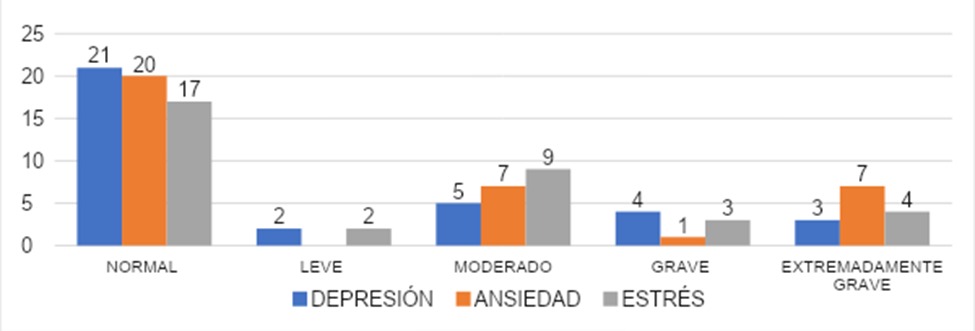
Los resultados se muestran en la gráfica 7, en cuanto al nivel de depresión experimentado por los encuestados se mostró que en el 66% (n=37) reportaron un valor normal, un 7% (n=4) con un grado leve y el restante 27% en aquellos individuos que reportaron grados de moderado 13% (n=7), grave 9% (n=5) y extremadamente grave 5% (n=3).
En ansiedad se observó que el 61% (n=34) de los encuestados presentó un grado normal, mientras que el grado leve 2% (n=1), el grado moderado un 23% (n=13), el grado grave un 2% (n=1) y extremadamente grave 12% (n=7), lo que nos señala que la mayoría de los encuestados presentaron algún grado de ansiedad.
Al evaluar el valor estrés, el 59% (n=33) de los encuestados presentó grado normal, un 9% (n=5) mostró un grado leve, moderado un 20% (n=11), grave 5% (n=3) y el 7% (n=4) presentó grado extremadamente grave, por lo que se evidencia la mayoría de los encuestados obtuvo valores normales.
COMPARACIÓN HOMBRE VS MUJERES
Al evaluar los valores con respecto al sexo desglosamos en graficas separadas de hombres y mujeres para analizar los resultados obtenidos.
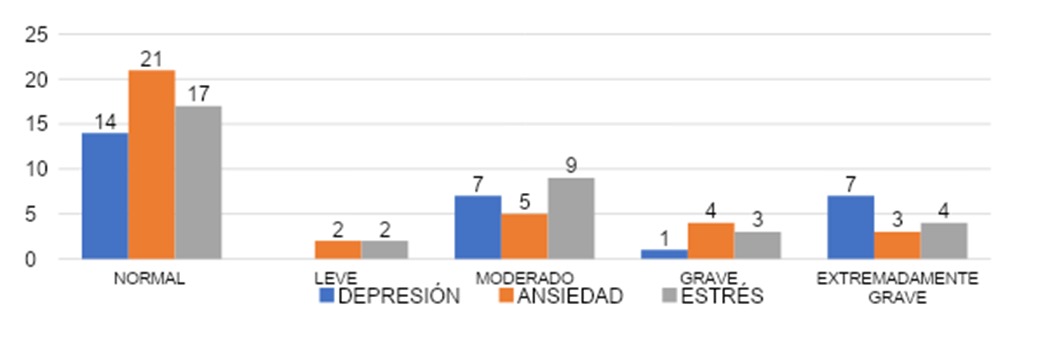
En estrés el 48% (n=17) de las encuestadas mujeres representó el grado normal, mientras que el 6% (n=2) un grado leve, moderado un 26% (n=9), grave 9% (n=3) y extremadamente grave 11% (n=4).
El grupo de hombres estaba compuesto por un total de 21 encuestados.
En depresión vemos que un 76% (n=16) con valor normal, un 9% (n=2) leve, con respecto al moderado 10% (n=2), graves 5% (n=1) y extremadamente grave 0% (n=0). En ansiedad se observó que el valor normal ocupó un 67% (n=14), leve 5% (n=1), moderado 28% (n=6), grave 0% (n=0) y el 0% (n=0) con grado extremadamente grave. En estrés el 76% (n=16) de los encuestados representó el grado normal, mientras que el 14% (n=3) un grado leve, moderado un 10% (n=2), grave 0% (n=0) y extremadamente grave 0% (n=0).
Por lo observado en la gráfica 9, los datos del grupo de hombres, vemos que más de la mitad de ellos reporta un nivel normal en los tres valores de la prueba. Una minoría reporta un valor de depresión grave y ninguno señala extremadamente grave como valor en ansiedad, depresión y estrés.
Comparación según fecha de ingreso al internado
Depresión
El total de los encuestados en cada grupo según ingreso de internado consistió en 15 encuestados que entraron el diciembre 2020, 21 encuestados que entraron en abril 2021 y 20 encuestados que entraron en diciembre 2021.
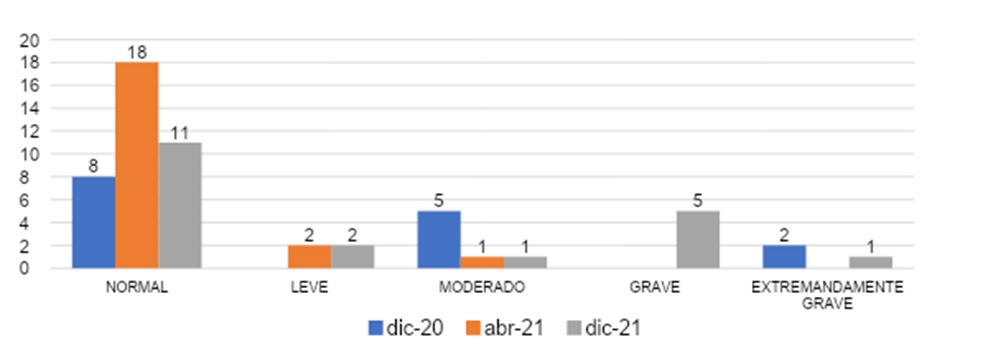
Dichos datos se expresan en la gráfica 10, según periodo de ingreso al internado podemos observar que el grupo que entró en diciembre 2020 un 54% (n=8) presentó un valor normal, no hubo valor leve 0% (n=0), 33% (n=5) mostraron un valor moderado, grave un 0% (n=0) y extremadamente grave un 13% (n=2). En el grupo que ingresó en abril 2021 la mayoría de los encuestados 86% (n=18) presentó un grado normal, un 9% (n=2) con grado leve, un 5% (n=1) con grado moderado y en los valores graves y extremadamente graves el valor fue de 0% (n=0).
Para el grupo que entró en diciembre 2021 con un 55% (n=11) en grado normal, 10% (n=2) con grado leve, el 5% (n=1) con grado moderado, un 25% (n=5) con grado grave y un 5% (n=1) extremadamente grave.
Ansiedad
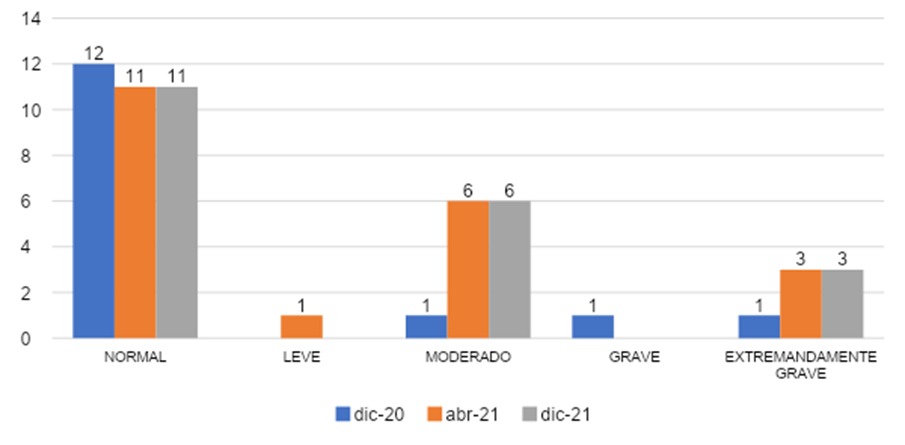
De la gráfica 11 podemos apreciar que, según periodo de entrada al internado podemos observar que el grupo que entró en diciembre 2020 un 80% (n=12) presentó un valor normal, no hubo valor leve 0% (n=0), 6% (n=1) mostraron un valor moderado, grave un 7% (n=1) y extremadamente grave un 7% (n=1). En el grupo que ingresó en abril 2021 la mayoría de los encuestados 52% (n=11) presentó un grado normal, un 5% (n=1) con grado leve, un 29% (n=6) con grado moderado y en los valores graves 0% y extremadamente graves el valor fue de 14% (n=3).
Para el grupo que entró en diciembre 2021 con un 55% (n=11) en grado normal, 0% (n=0) con grado leve, el 30% (n=6) con grado moderado, un 0% (n=0) con grado grave y un 15% (n=3) extremadamente grave.
Estrés
La gráfica 12 nos ilustra que, en el grupo que ingresó en diciembre de 2020, el 60% (n=9) presentó un valor normal, 0% (n=0) con valor leve, un 27%(n=4) con valor moderado, a la vez el valor grave fue de un 6% (n=1) y un 6%(n=1) con valor extremadamente grave. En el grupo de abril 2021 con un 71% (n=15) con valor normal, un 14% (n=3) con valor leve, un 5% (n=1) moderado y 5% (n=1) pasará el grave, se reportó valor extremadamente grave en este grupo de 5%(n=1). El grupo de diciembre 2021 el 45% (n=9) con valor normal, un 10% (n=2) con valor leve, en cuanto al valor moderado ocupa un 30% (n=6), 5% (n=1) con valor grave y 10% (n=2) para extremadamente grave.
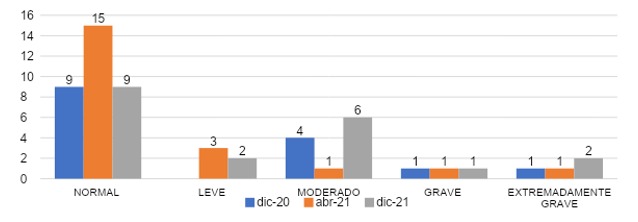
La gráfica 12 nos ilustra que, en el grupo que ingresó en diciembre de 2020, el 60% (n=9) presentó un valor normal, 0% (n=0) con valor leve, un 27%(n=4) con valor moderado, a la vez el valor grave fue de un 6% (n=1) y un 6%(n=1) con valor extremadamente grave. En el grupo de abril 2021 con un 71% (n=15) con valor normal, un 14% (n=3) con valor leve, un 5% (n=1) moderado y 5% (n=1) pasará el grave, se reportó valor extremadamente grave en este grupo de 5%(n=1). El grupo de diciembre 2021 el 45% (n=9) con valor normal, un 10% (n=2) con valor leve, en cuanto al valor moderado ocupa un 30% (n=6), 5% (n=1) con valor grave y 10% (n=2) para extremadamente grave.
COMPARACIÓN SEGÚN ÁREA COVID QUE CUBRIÓ DEPRESIÓN
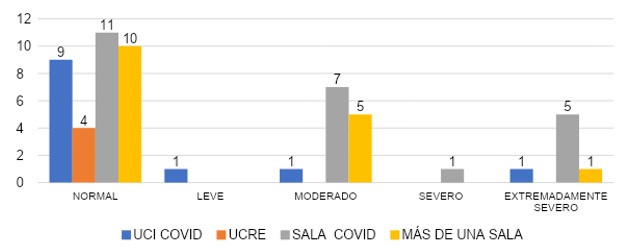
La gráfica 12 nos ilustra que, en el grupo que ingresó en diciembre de 2020, el 60% (n=9) presentó un valor normal, 0% (n=0) con valor leve, un 27%(n=4) con valor moderado, a la vez el valor grave fue de un 6% (n=1) y un 6%(n=1) con valor extremadamente grave. En el grupo de abril 2021 con un 71% (n=15) con valor normal, un 14% (n=3) con valor leve, un 5% (n=1) moderado y 5% (n=1) pasará el grave, se reportó valor extremadamente grave en este grupo de 5%(n=1). El grupo de diciembre 2021 el 45% (n=9) con valor normal, un 10% (n=2) con valor leve, en cuanto al valor moderado ocupa un 30% (n=6), 5% (n=1) con valor grave y 10% (n=2) para extremadamente grave.
ANSIEDAD
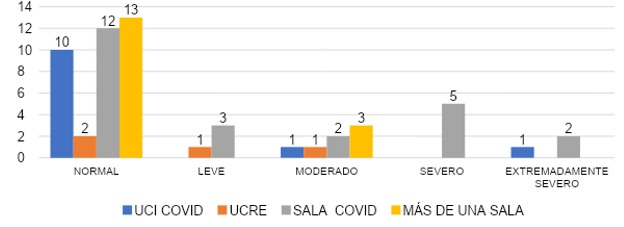
La gráfica 14 evidencia que, en cuanto a la ansiedad según la sala, UCI COVID mostró que un 75% (n=9) señalaron un valor normal, 9% (n=1) valor leve, 8% (n=1) reportó valores moderados, 0% para valor grave y un 8% (n=1) para valor extremadamente grave. En la sala de UCRE, un 100% (n=4) señaló un valor normal. En sala COVID, un 46% (n=11) refirió valores normales, 0% valor leve, un 29% (n=7) con valores moderados, 4% (n=1) reportó valores graves y un 21% (n=5) con valores extremadamente graves. En aquellos que cubrieron más de una sala, vemos que un 63% (n=10) reportaron valores normales, 0% para el valor leve, 31% (n=5) con valores moderados, un 0% para el valor grave y 6% (n=1) para extremadamente graves.
ESTRES
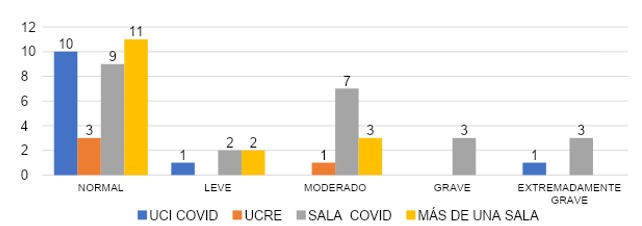
La gráfica 15 demuestra que, para el valor estrés en cuanto a área COVID, UCI COVID mostró que un 83% (n=10) señalaron un valor normal, 9% (n=1) valor leve, 0% reportó valores moderados, 0% para valor grave y un 8% (n=1) para valor extremadamente grave. Para la sala de UCRE, un 75% (n=3) señaló un valor normal, un 0% para el valor leve, 25% (n=1) con valores moderados, un 0% con valores graves y extremadamente graves. En sala COVID, un 37% (n=9) refirió valores normales, 8% (n=2) con valor leve, un 29% (n=7) con valores moderados, 13% (n=3) reportó valores graves y un 13% (n=3) con valores extremadamente graves. En el grupo donde cubrieron más de una sala, vemos que un 69% (n=11) reportaron valores normales, 12% (n=2) para el valor leve, 19% (n=3) con valores moderados, un 0% para el valor grave y 0% para extremadamente graves.
COMPARACIÓN SEGÚN TIEMPO QUE CUBRIÓ ÁREA COVID DEPRESIÓN
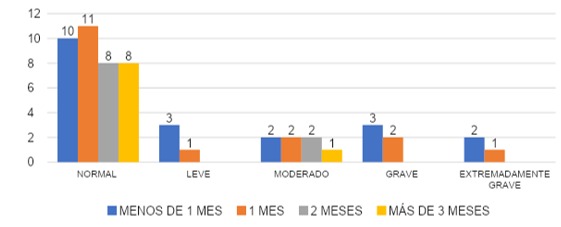
En el grupo que cubrió área COVID en menos de un mes, el 50% (n=10) presentó un valor normal, 15% (n=3) con valor leve, un 10%(n=2) con valor moderado, a la vez el valor grave fue de un 15% (n=3) y un 10%(n=2) con valor extremadamente grave. En el grupo que cubrió 1 mes con un 64% (n=11) con valor normal, un 6% (n=1) con valor leve, un 12% (n=2) moderado, 12% (n=2) para el grave y valor extremadamente grave en 6% (n=1). El grupo que cubrió 2 meses 80% (n=8) con valor normal, un 0% (n=0) con valor leve, en cuanto al valor moderado ocupa un 20% (n=2) y 0% (n=0) en cuanto al valor grave y extremadamente grave. Para el grupo que cubrió por más de 3 meses el valor normal lo ocupa un 89% (n=8), para el leve un 0% (n=0), el moderado 11% (n=1), no se reportó valores graves ni extremadamente graves. Los datos están contemplados en la gráfica 16.
ANSIEDAD
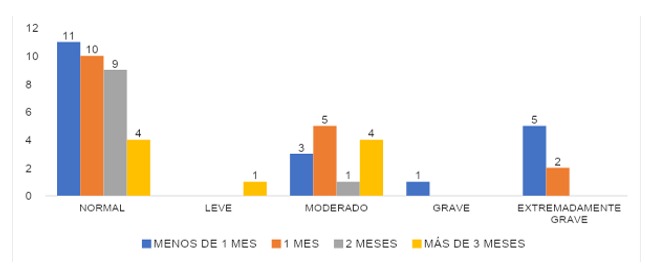
La gráfica 17 constata que en el grupo que cubrió área COVID en menos de un mes, el 55% (n=11) presentó un valor normal, 0% (n=0) con valor leve, un 15%(n=3) con valor moderado, a la vez el valor grave fue de un 5% (n=3) y un 25% (n=5) con valor extremadamente grave. En el grupo que cubrió 1 mes con un 59% (n=10) con valor normal, un 0% (n=0) con valor leve, un 29% (n=5) moderado, 0% (n=0) para el grave y valor extremadamente grave en 12% (n=2). El grupo que cubrió 2 meses 90% (n=9) con valor normal, un 0% (n=0) con valor leve, en cuanto al valor moderado ocupa un 10% (n=1) y 0% (n=0) en cuanto al valor grave y extremadamente grave. Para el grupo que cubrió por más de 3 meses el valor normal lo ocupa un 45% (n=4), para el leve un 11% (n=1), el moderado 44% (n=4), no se reportó valores graves ni extremadamente graves.
ESTRES
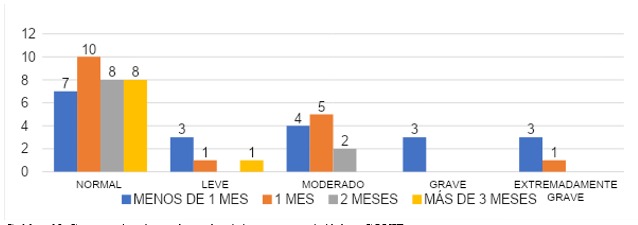
En el grupo que cubrió área COVID en menos de un mes, el 35% (n=7) presentó un valor normal, 15% (n=3) con valor leve, un 20%(n=4) con valor moderado, a la vez el valor grave fue de un 15% (n=3) y un 15%(n=3) con valor extremadamente grave. En el grupo que cubrió 1 mes con un 59% (n=10) con valor normal, un 6% (n=1) con valor leve, un 29% (n=5) moderado, 0% (n=0) para el grave y valor extremadamente grave en 6% (n=1). El grupo que cubrió 2 meses 80% (n=8) con valor normal, un 0% (n=0) con valor leve, en cuanto al valor moderado ocupa un 20% (n=2) y 0% (n=0) en cuanto al valor grave y extremadamente grave. Para el grupo que cubrió por más de 3 meses el valor normal lo ocupa un 89% (n=8), para el leve un 11% (n=1), no se reportó valores moderados, graves o extremadamente graves. Datos reflejados en la gráfica 18.
COMPARACIÓN SEGÚN SI HABLÓ O NO HABLÓ CON ALGUIEN DE LOS SÍNTOMAS
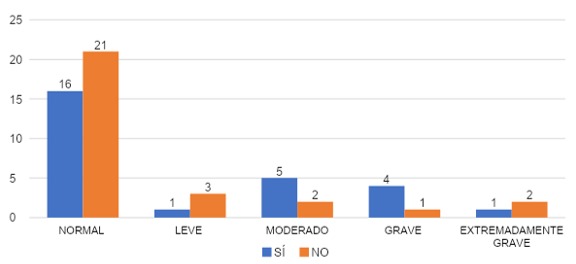
Al hablar del valor depresión, aquellos que sí hablaron con alguien un 59% (n=16), obtuvieron valores normales, un 4% (n=1) con depresión leve, el grupo con depresión moderada 18% (n=5), 15% (n=4) con síntomas graves y 4% (n=1) con valores extremadamente graves.
La gráfica 19 también menciona que por parte de aquellos que no hablaron con alguien, un 72% (n=21) reportó valores normales en cuanto a depresión, un 10% (n=3) con valor leve, 7% (n=2) para moderado, 4% (n=1) para grave y un 7% (n=2) para extremadamente grave.
ANSIEDAD
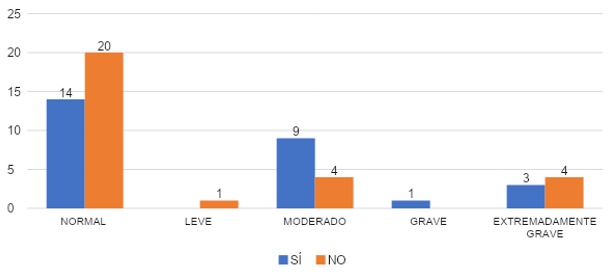
Para el valor ansiedad un 52% (n=14) de los encuestados obtuvieron valores normales de ansiedad, en el valor leve fue de 0%, con síntomas moderados un 33% (n=9), graves un 4% (n=1) y para los extremadamente graves un 11% (n=3). En cuanto a los que no hablaron con alguien, un % (n=20), negaron síntomas de ansiedad, otro 4% (n=1) reportó síntomas leves, un 14% (n=4) síntomas moderados, ninguna persona señaló síntomas graves de ansiedad y un 11% (n=3), reportó síntomas extremadamente graves. Datos certificados en la gráfica 20.
ESTRES
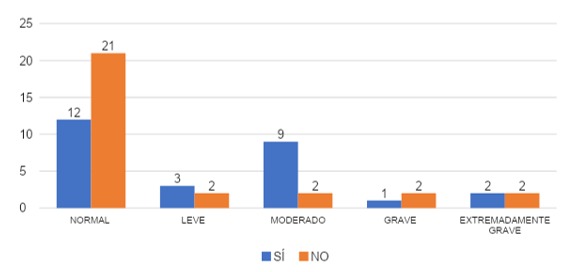
La gráfica 21 releva que en estrés, vemos que los que sí hablaron sus síntomas con alguien, un 45% (n=12) de ellos no reportaron estrés, un 11% (n=3) con valores leves, 33% (n=9) con valores moderados, en cuanto a los síntomas graves fue de 4% (n=1) y extremadamente graves 7% (n=2). Dentro de los que no hablaron con alguien, un 72 % (n=21) no reportaron niveles de estrés, el otro 7% (n=2) con síntomas leves, 7% (n=2) con síntomas moderados, otro 7% (n=2) con síntomas graves y 7% (n=2) extremadamente graves.
MASLACH
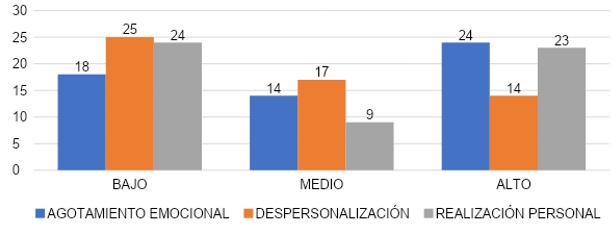
Se puede observar una gráfica comparativa tomando en cuenta los síntomas que evaluamos con el instrumento de evaluación psicológica Maslach. Se divide el grado de cada uno de ellos entre los 56 encuestados (gráfica 22). En el síntoma de agotamiento emocional se pudo observar que el 43% (n=24) de los encuestados presentó un grado alto de agotamiento emocional, mientras que el restante 57% se divide en aquellos que presentaron grado medio de agotamiento emocional que representa un 25% (n=14) y el 32% (n=18) de aquellos que presentaron un grado bajo.
En despersonalización se observó que el 45% (n=25) de los encuestados presentó un grado bajo, mientras que el 30% (n=17) presentó grado medio y el 25% (n=14) un grado alto. Reflejando que la mayoría de los encuestados no presentó algún grado significativo de despersonalización.
En realización personal, el 43% (n=24) de los encuestados presentó grado bajo y el 41% (n=23) presentó grado alto, por lo que se evidencia un margen muy estrecho entre ambos grupos. Solamente el 16% (n=9) de los encuestados mostró un grado medio.
COMPARACIÓN HOMBRE VS MUJERES
Al momento de evaluar los síntomas en base al sexo desglosamos en graficas separadas de hombres y mujeres para analizar los resultados obtenidos de los 3 síntomas evaluados.
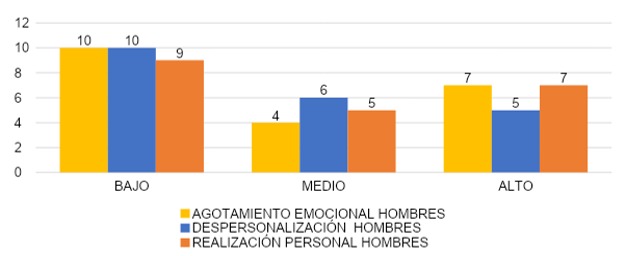
En la gráfica 23, podemos observar los resultados del grupo de los hombres. Al evaluar agotamiento emocional, el 48 % (n=10) de los encuestados hombres reportó agotamiento emocional de grado bajo, seguido por el 19% (n=4) con y grado medio y el 33% (n=7) con grado alto. En despersonalización también se observó que el 47% (n=10) de los encuestados hombres presentaron grado bajo de despersonalización, seguido por el 29% (n=6) con grado medio y el 24% (n=5) con grado alto.
En realización personal el 43% (n=9) de los encuestados hombres representó el grado bajo, mientras que el 24% (n=5) el grado medio y el 33% (n=7) el grado alto.
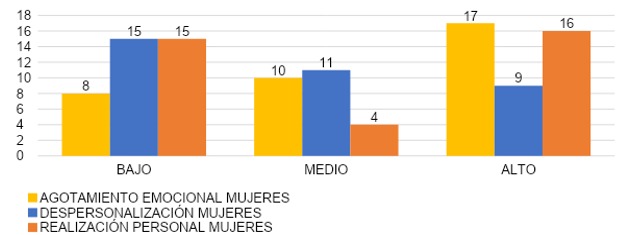
En el grupo de las mujeres estaba compuesto por un total de 35 encuestadas. En agotamiento emocional el 23% (n=8) reflejó un grado bajo, el 28% (n=10) presentó grado medio, la mayoría de las encuestadas 49% (n=17) presentaron un grado alto de agotamiento emocional. Datos observados en la gráfica 24. En el síntoma de despersonalización el 43% (n=15) presentó grado bajo, 31% (n=11) grado medio y 26% (n=9) grado alto. Pudiendo representar que la mayoría de las encuestadas presentó un grado bajo de despersonalización.
En realización personal el 43% (n=15) mostró un grado bajo, 11% (n=4) grado medio y un 46% (n=16). Se observa 1% de diferencia entre aquellas que presentaron un grado bajo y un grado alto de realización personal, siendo aquellas con grado bajo en realización personal considerado como uno de los síntomas relacionados con el síndrome de burnout.
COMPARACIÓN SEGÚN TIEMPO DE INGRESO AL INTERNADO AGOTAMIENTO EMOCIONAL
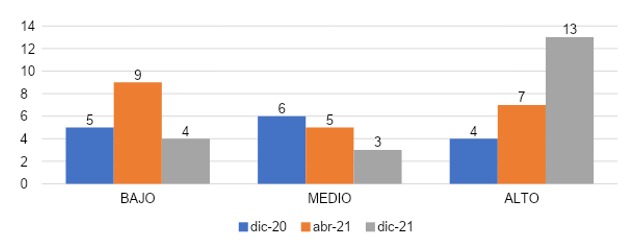
El total de los encuestados en cada grupo según ingreso al internado consistió en 15 encuestados que entraron el diciembre 2020, 21 encuestados que entraron en abril 2021 y 20 encuestados que entraron en diciembre 2021.
Se puede señalar en la gráfica 25, que evaluando las gráficas según periodo de ingreso al internado podemos observar que el grupo que entró en diciembre 2020 un 33% (n=5) presentó un grado bajo de agotamiento emocional, seguido por un 40 % (n=6) con grado medio y un 27% (n=4) con grado alto. Seguido por el grupo que ingresó en abril 2021 donde la mayoría de los encuestados 43% (n=9) presentó un grado bajo de agotamiento emocional, un 24% (n=5) con grado medio y un 33% (n=7) con grado alto y el grupo que entró en diciembre 2021 con un 20% (n=4) en grado bajo, 15% (n=3) con grado medio y el 65% (n=13) grado alto.
DESPERSONALIZACIÓN
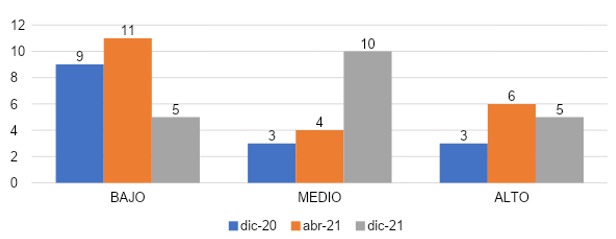
En la gráfica 26 refleja que en esta gráfica podemos evaluar el síntoma despersonalización, el grupo que ingresó en diciembre de 2020 presentó en un 60% (n=9) de sus encuestados un grado bajo de despersonalización, un 20 % (n=3) con grado medio y un 20% (n=3) con grado alto. En el grupo que ingresó en abril 2021 un 52% (n=11) presentó grado bajo de despersonalización, 19% (n=4) con grado medio y 29% (n=6) con grado alto, mientras que en diciembre 2021 un 25% (n=5) representó un grado bajo de despersonalización, 50% (n=10) de grado medio y 25% (n=5) que reportó un grado alto.
REALIZACIÓN PERSONAL
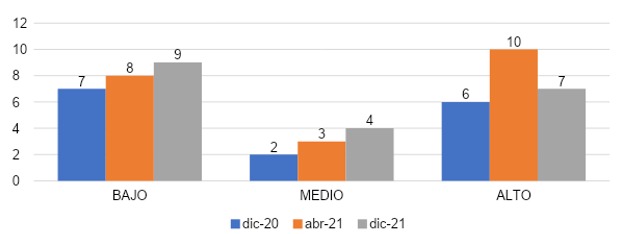
En la gráfica 27 podemos constatar que, en el grupo que ingresó en diciembre de 2020, el 47% (n=7) presentó grado bajo de realización personal, 13% (n=2) con grado medio y un 40% (n=6) con grado alto. En el grupo de abril 2021 con un 38% (n=8) con grado bajo, un 14% (n=3) con grado medio y un 48% (n=10) con grado alto de realización personal. El grupo de diciembre 2021 el 45% (n=9) con grado bajo, 20% (n=4) con grado medio y un 35% (n=7) con grado alto de realización personal.
COMPARACIÓN SEGÚN ÁREA COVID QUE CUBRIÓ
AGOTAMIENTO EMOCIONAL
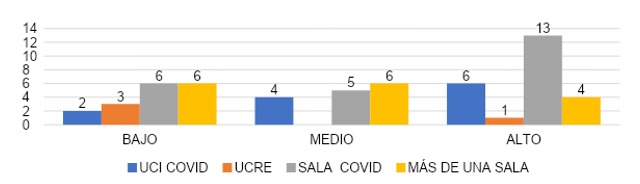
Según los datos que se exponen en la gráfica 28, en comparación sobre el agotamiento emocional con el área COVID que cubrió, podemos observar que en aquellos que cubrieron más de una sala el 37.5 % (n=6) presentó un grado bajo de agotamiento emocional, el 37.5% (n=6) un grado medio y el 25% (n=4) un grado alto de agotamiento emocional. En los que cubrieron sala COVID 25% (n=6) obtuvieron un grado bajo de agotamiento emocional, el 21% (n=5) un grado medio y el 54% (n=13) un grado alto de agotamiento emocional. Aquellos que cubrieron UCRE el 75% (n=3) con un grado bajo de agotamiento emocional y el 25% (n=1) un grado alto de agotamiento emocional. Para los que cubrieron UCI COVID, el 17% (n=2) obtuvo un grado bajo de agotamiento emocional, el 33% (n=4) un grado medio de agotamiento emocional y el 50% (n=6) un grado alto de agotamiento emocional.
DESPERSONALIZACIÓN
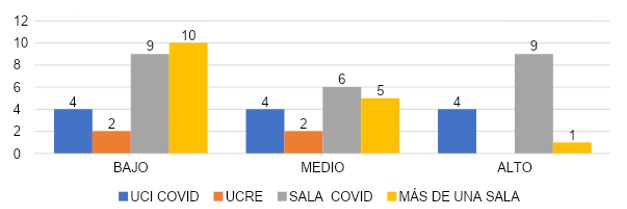
En la gráfica 29 se refleja que con respecto al síntoma de despersonalización aquellos que cubrieron más de una sala el 62.5% (n=10) obtuvo un grado bajo de despersonalización, EL 31% (n=5) grado medio de despersonalización y el 6.25 % (n=1) un grado alto de despersonalización. En cuanto a los que cubrieron sala COVID el 37.5% (n=9) presentó un grado bajo de despersonalización, el 25% (n=6) un grado medio de despersonalización y el 37.5% (n=9) un grado alto de despersonalización. Para los que cubrieron UCRE no se presentó grado alto de despersonalización, el 50% (n=2) obtuvo un grado bajo de despersonalización, así mismo el 50% (n=2) con grado medio despersonalización. Los que cubrieron UCI COVID el 33.3% (n=4) presentó un grado bajo de despersonalización, un 33.3% (n=4) un grado medio de despersonalización y el 33.3% (n=4) un grado alto de despersonalización.
REALIZACIÓN PERSONAL
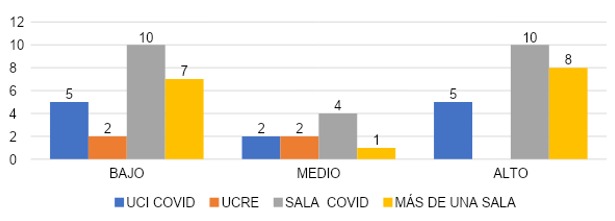
La gráfica 30 certifica que evaluando la gráfica comparativa sobre la realización personal, se observa para aquellos un cubrieron más de una sala el 44% (n=7) obtuvo un grado bajo de realización personal, un 6% (n=1) un grado medio de realización personal y el 50% (n=8) un grado alto de realización personal. Los que cubrieron sala COVID el 42% (n=10) obtuvo un grado bajo de realización personal, el 16% (n=4) un grado medio de RP y el 42% (n=10) un grado alto de realización personal. En los que cubrieron UCRE el 50% (n=2) obtuvo un grado bajo de realización personal y el 50% (n=2) un grado medio de realización personal. En cuanto al grupo que cubrió UCI COVID, el 42% (n=5) obtuvo un grado bajo de realización personal, el 16% (n=2) un grado medio de realización personal y el 42% (n=5) un grado alto de realización personal.
COMPARACIÓN SEGÚN TIEMPO QUE CUBRIÓ ÁREA COVID
AGOTAMIENTO EMOCIONAL
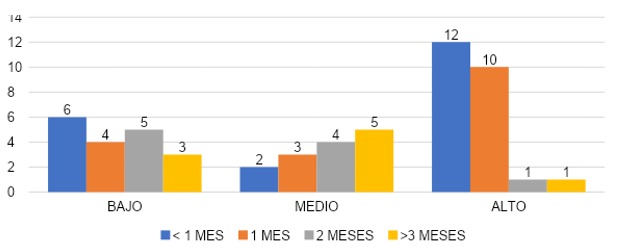
Se puede observar que en la gráfica 31, el total de los encuestados en cada grupo según tiempo que cubrió área COVID consistió en 20 (26%) encuestados que cubrieron menos de 1 mes, 17 (30%) encuestados cubrieron por 1 mes, 10 (18%) encuestados cubrieron por 2 meses y 9 (16%) encuestados por más de 3 meses.Según los resultados obtenidos del grupo de encuestados que cubrió menos de un mes, el 30% (n=6) de los encuestados reportó agotamiento emocional grado bajo, el 10% (n=2) grado medio y el 60% (n=12) un grado alto de agotamiento emocional. El grupo de encuestados que cubrió 1 mes el 23% (n=4) reportó grado bajo, el 18% (n=3) grado medio y 59%-- (n=10) grado alto. En el grupo de encuestados que cubrió por dos meses el 50% (n=5) reportó un grado bajo, 40% (n=4) grado medio y 10% (n=1) grado alto de agotamiento emocional. Mientras que el grupo que duró más de 3 meses en área COVID, el 33% (n=3) reportó con grado bajo, 56% (n=5) con grado medio y 11% (n=1) un grado alto de agotamiento emocional.
DESPERSONALIZACIÓN
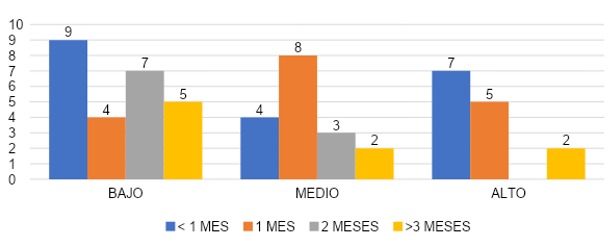
Se puede contemplar que en la gráfica 32, el grupo de encuestados que cubrió menos de 1 mes en área COVID 45% (n=9) que reportó un grado bajo de despersonalización, 20%(n=4) un grado medio y 35% (n=7) grado alto de despersonalización. En el grupo que cubrió durante 1 mes 24% (n=4) con grado bajo, 47% (n=8) con grado medio y 29% (n=5) con grado alto. El grupo que cubrió por 2 meses 70% (n=7) con grado bajo, 30% (n=3) con grado medio y ninguno reportó despersonalización grado alto. El grupo que cubrió más de 3 meses 56% (n=5) con grado bajo, 22% (n=2) con grado medio y 22% (n=2) con grado alto.
REALIZACIÓN PERSONAL
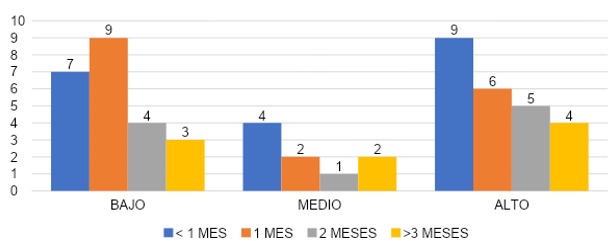
La gráfica 33 indica que el grupo de encuestados que cubrió menos de 1 mes, el 35% (n=7) presentó un grado alto, 20% (n=4) grado medio y 45% (n=9) grado alto de realización personal. El grupo que cubrió 1 mes el 53% (n=9) con grado bajo, 12% (n=2) grado medio y 35% (n=6) con grado alto de realización personal. El grupo que cubrió 2 meses, el 40% (n=4) con grado bajo, 10% (n=1) con grado medio y 50% (n=5) con grado alto de realización personal y el grupo que cubrió más de 3 meses, el 33.3% (n=3) con grado bajo, 22.2% (n=2) con grado medio y 33.3% (n=4) con grado alto de realización personal.
COMPARACIÓN SEGÚN SI HABLÓ O NO HABLÓ CON ALGUIEN DE LOS SÍNTOMAS
AGOTAMIENTO EMOCIONAL
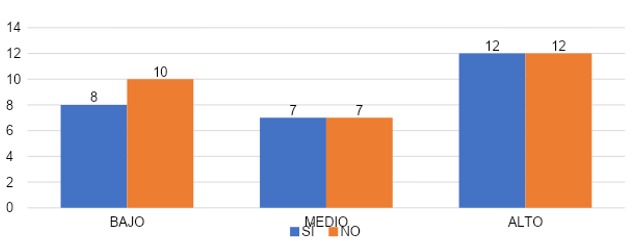
Según los datos presentados en la gráfica 34, el total de los encuestados en cada grupo según si habló o no habló con alguien de los síntomas, consistió en 48% (n=27) que si hablo con alguien sobre los síntomas y 52% (n=29) que no hablo con alguien sobre los síntomas.
En la gráfica comparativa de agotamiento emocional del grupo que sí habló con alguien sobre los síntomas, el 30% (n=8) presentó un grado bajo de agotamiento emocional, 26% (n=7) grado medio y 44% (n=12) un grado alto de agotamiento emocional. Mientras que en el grupo que no habló con alguien sobre los síntomas, el 34% (n=10) presentó un grado bajo de agotamiento emocional, el 24% (n=7) un grado medio y el 41% (n=12) un grado alto de agotamiento emocional.
DESPERSONALIZACIÓN
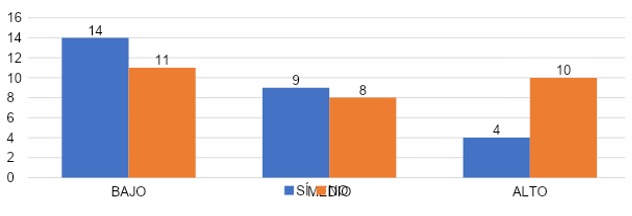
La gráfica 35 refleja que: en el grupo que sí habló con alguien de los síntomas, el 52% (n=14) con grado bajo de despersonalización, 33% (n=9) con grado medio y 15% (n=4) con grado alto de despersonalización. Mientras que en el grupo que no habló con alguien sobre los síntomas, un 38% (n=11) con grado bajo, 28% (n=8) con grado medio y 34% (n=10) con grado alto de despersonalización.
REALIZACIÓN PERSONAL
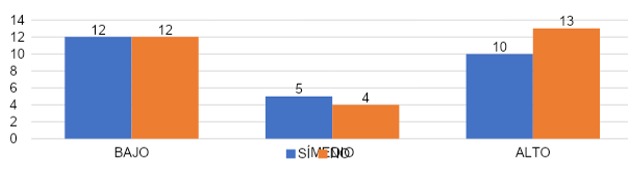
La gráfica 36 nos muestra que el grupo que sí habló con alguien de los síntomas, el 44% (n=12) presentó grado bajo de realización personal, 19% (n=5) grado medio y 37% (n=10) con grado de realización personal. Mientras que el grupo que no habló con alguien de los síntomas, 41% (n=12) con grado bajo, 14% (n=14) con grado medio y 45% (n=13) con grado alto de realización personal.
SEVERIDAD DEL INSOMNIO
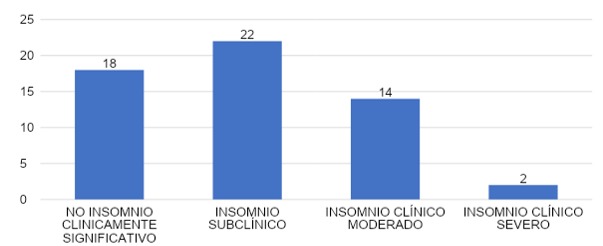
En la gráfica 37 podemos constatar que, con respecto a la variable de la severidad del insomnio en base a los 56 encuestados, podemos comentar que el 32% (n=18) presentó no insomnio clínicamente significativo, el 39% (n=22) insomnio subclínico, el 25% (n=14) insomnio clínico moderado, y el 4% (n=2) insomnio clínico severo.
COMPARACIÓN DE SEVERIDAD DE INSOMNIO HOMBRES VS MUJERES
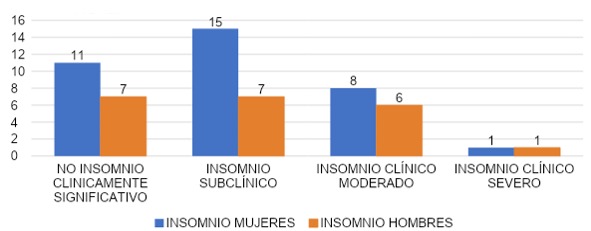
La gráfica 38 evidencia que en el grupo de severidad de insomnio mujeres, un 31% (n=11) presentó no insomnio clínicamente significativo, 43% (n=15) insomnio subclínico, 23% (n=8) insomnio clínico moderado y 3% (n=1) insomnio clínico severo. Mientras que en el grupo de severidad insomnio en hombres, el 33% (n=7) presentó no insomnio clínicamente significativo, 33% (n=7) insomnio subclínico, 29% (n=6) insomnio clínico moderado y 5% (n=1) insomnio clínico severo.
COMPARACIÓN DE SEVERIDAD DE INSOMNIO SEGÚN PERÍODO DE INGRESO AL INTERNADO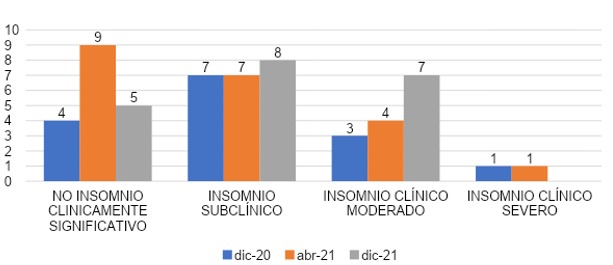
La gráfica 30 refleja que los grupos según período de ingreso al internado, el grupo que ingresó en diciembre 2020, el 27% (n=4) con no insomnio clínicamente significativo, 47% (n=7) con insomnio subclínico, 20% (n=3) con insomnio clínico moderado y el 7% (n=1) con insomnio clínico severo. El grupo que ingresó en abril 2021, el 43% (n=9) con no insomnio clínicamente significativo, 33% (n=7) con insomnio subclínico, 19% (n=4) con insomnio clínico moderado y 5% (n=1) con insomnio clínico severo y el grupo que ingresó en diciembre 2021, el 25% (n=5) con no insomnio clínicamente significativo, 40% (n=8) con IS, 35% (n=7) con insomnio clínico moderado, ninguno de los encuestados en este grupo presentó insomnio clínico severo.
COMPARACIÓN DE INSOMNIO SEGÚN ÁREA COVID QUE CUBRIÓ

Según los datos explicados en la gráfica 40, evaluando la severidad del insomnio podemos observar que aquellos que cubrieron más de una sala el 37.5% (n=6) con no insomnio clínicamente significativo, un 50% (n=8) IS, el 12.5% (n=2) insomnio clínico moderado y no se observó insomnio clínico severo. En aquellos que cubrieron sala covid 25% (n=6) con no insomnio clínicamente significativo, el 33.3% con insomnio subclínico, un 37.5 % (n=9) insomnio clínico moderado y un 4.2% (n=1) presentó no insomnio clínicamente significativo. En cuanto a los que cubrieron UCRE el 50% (n=2) no insomnio clínicamente significativo, el 25% (n=1) no insomnio clínicamente significativo y un 25% (n=1) no insomnio clínicamente significativo. Para los que cubrieron UCI COVID el 42% (n=5) no presentó insomnio clínicamente significativo, un 16% (n=2) presentó insomnio subclínico y el 42% (n=5) insomnio clínico moderado.
COMPARACIÓN DE INSOMNIO SEGÚN TIEMPO QUE CUBRIÓ ÁREA COVID
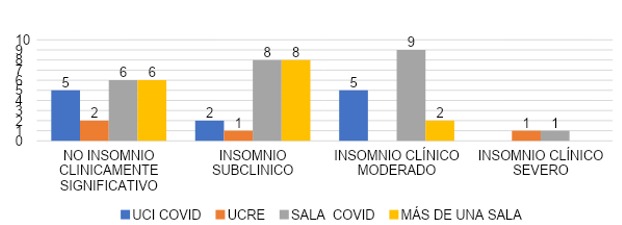
Según los datos explicados en la gráfica 40, evaluando la severidad del insomnio podemos observar que aquellos que cubrieron más de una sala el 37.5% (n=6) con no insomnio clínicamente significativo, un 50% (n=8) IS, el 12.5% (n=2) insomnio clínico moderado y no se observó insomnio clínico severo. En aquellos que cubrieron sala covid 25% (n=6) con no insomnio clínicamente significativo, el 33.3% con insomnio subclínico, un 37.5 % (n=9) insomnio clínico moderado y un 4.2% (n=1) presentó no insomnio clínicamente significativo. En cuanto a los que cubrieron UCRE el 50% (n=2) no insomnio clínicamente significativo, el 25% (n=1) no insomnio clínicamente significativo y un 25% (n=1) no insomnio clínicamente significativo. Para los que cubrieron UCI COVID el 42% (n=5) no presentó insomnio clínicamente significativo, un 16% (n=2) presentó insomnio subclínico y el 42% (n=5) insomnio clínico moderado.
COMPARACIÓN DE INSOMNIO SEGÚN TIEMPO QUE CUBRIÓ ÁREA COVID
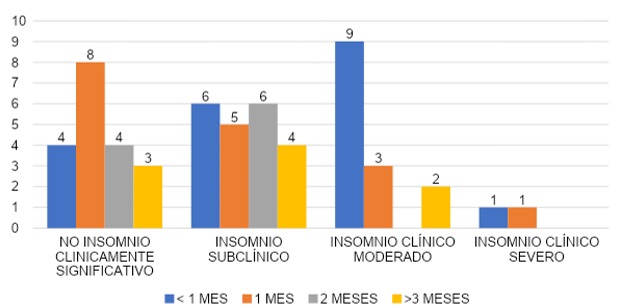
La gráfica 41 hace constatar que la comparativa según tiempo que cubrió área COVID, el grupo que cubrió menos de 1 mes, el 20% (n=4) con no insomnio clínicamente significativo, 30% (n=6) con insomnio subclínico, 45% (n=9) con insomnio clínico moderado y el 5% (n=1) con insomnio clínico severo. El grupo que cubrió 1 mes, el 47% (n=8) con no insomnio clínicamente significativo, 29% (n=5) con insomnio subclínico, 18% (n=3) con insomnio clínico moderado y el 6% (n=1) con insomnio clínico severo. El grupo que cubrió durante 2 meses, el 40% (n=4) con no insomnio clínicamente significativo, 60% (n=6) con insomnio subclínico y ninguno de los encuestados en este grupo reportó insomnio clínico moderado o insomnio clínico severo. El grupo que cubrió más de 3 meses, 33.3% (n=3) con no insomnio clínicamente significativo, el 44.4% (n=4) con insomnio subclínico, 22.2% con insomnio clínico moderado y ninguno de los encuestados en este grupo reportó insomnio clínico severo.
COMPARACIÓN DE INSOMNIO SEGÚN SI HABLÓ O NO HABLÓ CON ALGUIEN DE LOS SÍNTOMAS
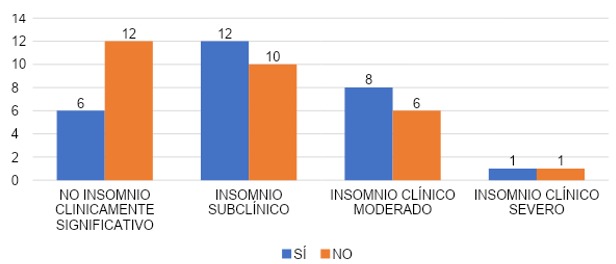
La gráfica 42 indica que la comparación entre aquellos que sí y no hablaron con alguien de los síntomas, en el grupo que los que sí hablaron con alguien de los síntomas, 22% (n=6) con no insomnio clínicamente significativo, 44% (n=12) con IS, 30% (n=8) con insomnio clínico moderado y 4% (n=1) con insomnio clínico severo. El grupo que no habló con alguien de los síntomas, 41% (n=12) con no insomnio clínicamente significativo, 34% (n=10) con insomnio subclínico, 21% (n=6) con insomnio clínico moderado y 3% (n=1) con insomnio clínico severo.
DISCUSIÓN
DASS-21
Al comparar los resultados obtenidos con estudios similares a nivel de Europa, se encontró que en España un porcentaje significativo de profesionales reportó síntomas de ansiedad (71,6%) y depresión (60,3%). El 14,5% informó de síntomas de estrés agudo. 32
En Chile, el personal sanitario mostró valores donde la mitad presenta sintomatología de estrés, ansiedad o depresión, siendo un menor porcentaje (18%-24%) que presenta estos síntomas en categorías grave y grave extremo. 4 Lo cual es similar a estudios de esta misma categoría de evaluación mediante la escala DASS-21. Al contrario, lo mostrado en nuestro estudio, la mayoría de los encuestados señalaba valores normales en cuanto a las tres variables estudiadas de depresión, ansiedad y estrés, lo cual podemos atribuir a los turnos con menor duración de horas laborales, como se observa en la gráfica 7. COMPARACIÓN HOMBRE VS MUJERESEl grupo encuestado de mujeres estaba compuesto por 35 personas (gráfica 8). Por lo observado en la gráfica 9, vemos que más de la mitad de ellos reporta un nivel normal en los tres valores de la prueba. Una minoría reporta un valor de depresión grave y ninguno señala extremadamente grave como valor en ansiedad, depresión y estrés.
Al realizar la comparación en la variable género se puede observar que el grupo de las mujeres tiende a tener valores más elevados, en especial en el valor estrés versus el grupo de los hombres. Por lo que podemos establecer que el grupo femenino es más susceptible al estrés en el ámbito laboral.
En Ecuador, se realizó un estudio, en el cual, dentro de las manifestaciones psicológicas se observa que prevaleció el sexo femenino en las tres dimensiones en el estrés con el 60,0 % de nivel de estrés muy severo, y el 26,6 % de severo. En cuanto al nivel de ansiedad muy severo 46,6 %, severo 33,3%. En la depresión el nivel muy severo con 73,3% y el severo con 20,0%. 2
COMPARACIÓN SEGÚN TIEMPO DE ENTRADA AL INTERNADO CLÍNICO
DEPRESIÓN
Basándose en los resultados obtenidos en la gráfica 10, el grupo que entró en abril de 2021 tuvo un mayor porcentaje de valor normal 86%, al compararlo con el grupo de diciembre 2020 en donde solo se obtuvo 54%. En cuanto al nivel moderado se puede ver que el grupo de diciembre 2020 obtuvo un valor de nivel moderado de igual manera elevado 33% en comparación con los grupos de abril 2021 5% y diciembre 2021 5%. El grupo de abril 2021 reportó valores de 0% tanto para el valor grave como extremadamente grave, probablemente debido a la diferencia de tiempo entre el inicio de la pandemia y las medidas posteriores.
En España, un estudio enfatizó el aumento de la prevalencia de ansiedad (30% a 70%) y síntomas depresivos (20-40%) entre el personal de salud durante el brote por COVID-19. El miedo a contagiarse y a contagiar a familiares y amigos fue la causa más frecuente de estrés en este grupo. 1
El grupo de diciembre 2021 presentó encuestados en todos los rangos de depresión, destacando que dicho grupo presentó una mayor cantidad de personas con niveles moderados, graves y extremadamente graves de depresión, siendo así este el grupo que fue más vulnerable a presentar depresión.
ANSIEDAD
A pesar de ser el valor “normal” el mayor valor reportado entre los encuestados, al comparar los resultados obtenidos en la gráfica 11, ambos grupos de abril 2021 y diciembre 2021 muestran valores más altos de ansiedad al compararlo con el grupo de diciembre 2020, siendo mayor el valor moderado en ambos grupos.
Cuando se estudió la salud mental del personal de salud de primera línea en la pandemia de COVID-19, la incidencia de ansiedad en el personal médico fue del 23,1%3 .Al comparar este dato con nuestro resultado vemos que en los tres grupos estudiados los valores moderados se acercan a este valor. El aumento de la ansiedad en trabajadores de la salud en nuestro país en tiempos de pandemia es un valor que ha ido en aumento en los últimos años, lo cual afirma un estudio de la región que señala que la sobrecarga emocional y el estrés constante de la pandemia derivan en estados de ansiedad. 28
ESTRÉS
Como se muestra en la gráfica 12, el grupo que ingresó en abril de 2021 presentó valores normales elevados a comparación con los grupos de diciembre de 2020 y 2021. Se destaca que el grupo de diciembre 2021 presenta valores elevados de estrés moderado y extremadamente grave. Un estudio en Chile reveló que el 40,3% de los participantes presentaron algún nivel de estrés, siendo 17,3% los que indicaron niveles moderados, seguidos de otro 9,6%, en la forma leve y grave 5 , lo cual al hacer la comparación con los valores obtenidos en nuestro estudio, muestra valores similares con el grupo que ingresó en el 2021. El aumento de la elevación de los niveles de estrés en los grupos de diciembre 2020 y diciembre 2021 puede deberse al aumento en el volumen de pacientes en sala COVID para la fecha como indica el estudio, 5 el cual señala que el factor de riesgo asociado más frecuente fue el número de pacientes con COVID-19 atendidos directamente por el residente. La atención de 1-30 pacientes casi doblaba el riesgo y en aquellos que atendieron a 60 o más pacientes el riesgo se cuadruplicaba.
COMPARACIÓN SEGÚN ÁREA COVID QUE CUBRIÓ
DEPRESIÓN
A pesar de que la mayoría de los cuatro grupos expresan valores normales frente a depresión en la gráfica 13, se muestra una tendencia más elevada de valores moderados a graves en aquellos grupos que cubrieron sala COVID, lo que puede deberse al manejo de un mayor volumen de pacientes y prolongadas horas laborales.
En Argentina se realizó un estudio descriptivo con personal de salud que laboraban en sala de cuidados intensivos frente a la pandemia del COVID 19 21 y en donde se encontraron niveles elevados de ansiedad en el 72,1% de los participantes y de depresión en el 13,5%, lo cual varía al compararlo con los resultados de nuestro estudio donde la mayoría de los participantes refieren valores normales frente a depresión.
ANSIEDAD
Los valores de ansiedad reflejados en nuestro estudio (gráfica 14) fueron menores en el personal que cubría el área de UCRE y UCI, lo cual podemos atribuir a la menor cantidad de camas por paciente, mientras que el personal que cubría salas COVID se afrontaba a un censo más elevado, por lo que manejaban valores de ansiedad más altos. Al realizar la comparación con un estudio realizado en Colombia 32 donde se evidenció una prevalencia de ansiedad 25.8% (IC 95% 20.5 a 31.9%) entre el personal hospitalario que atienden a los pacientes con COVID-19 y en el que uno de cada cinco profesionales de la salud reporta síntomas de ansiedad. Al hacer la comparación con nuestro personal, se reflejan valores similares.
ESTRÉS
El grupo que cubre sala COVID se destaca principalmente por cierta tendencia al aumento de los valores moderados a graves y extremadamente graves al compararlo con el resto de los grupos (gráfica 15).
Estudios realizados en Alemania en donde participaron 2643 profesionales de la salud de los cuales un 64,36% laboraba en zonas de alta intensidad, muestra que los profesionales en áreas con mayor intensidad tenían mayor riesgo de problemas de salud mental (p < 0,001) y niveles más altos de estrés general percibido (p < 0,001), en comparación con las zonas de baja intensidad. 22
Al ver los resultados vemos una discrepancia con lo obtenido, ya que dentro del grupo de estudio que se mantuvieron en salas de alta intensidad como UCI COVID y Unidad de cuidados respiratorios, muestran mayores valores normales de estrés frente al grupo de sala COVID, debido a la mayor cantidad de pacientes ingresados a cargo de salas COVID, por lo que podemos inferir que a mayor cantidad de pacientes, mayor porcentaje de estrés.
COMPARACIÓN SEGÚN TIEMPO QUE CUBRIÓ ÁREA COVID
DEPRESIÓN
Al observar los valores obtenidos en la gráfica 16, se muestra que en general, una gran parte de los encuestados tienen valores normales de depresión. En Estados Unidos se realizó un estudió donde se incluyeron 529 profesionales de la salud. Se estudió la cantidad de horas laborales por semana, siendo de 44.8 horas aproximadamente y donde señalan que, en cuanto a los factores relacionados con la salud física y mental, los participantes consideraron su estado de salud como: muy bueno (85, 16,1%), bueno (238, 45,0%) y moderado (161, 30,4%); 95 (18,0%) profesionales informaron haber sido diagnosticados con depresión y 78 (15,0%) con otro tipo de trastorno psicológico.6 En nuestro medio, la cantidad de horas laborales por semana es de alrededor 48 horas. A pesar de la cantidad de horas que los participantes pasaron en sala, se muestra que a mayor tiempo de laborar en área COVID, menor era el nivel de depresión, por lo que se puede concluir que a medida que el personal médico permanecía más de un mes en sala, tenían un mejor desempeño laboral y adaptación frente a la situación, por lo cual disminuye el nivel de depresión.
ANSIEDAD
Podemos observar en la gráfica 17, que aquellos que rotaron 1 mes o menos presentaban valores elevados en los niveles de ansiedad, demostrando así entre menos tiempo de exposición hay un mayor riesgo de desarrollar ansiedad, lo cual se puede asociar a que a menos tiempo de realizar funciones en las salas y enfrentarse a una situación nueva, aumenta el nivel de ansiedad en el personal de salud, ya que no hay capacitación previa para afrontar una pandemia, y mucho menos en nuestro medio. Esta relación de estrés en relación al nivel de capacitación, en un estudio relacionado a los efectos psicológicos de la COVID-19 en trabajadores de la salud, en donde se indica que el entrenamiento inadecuado demostró estar asociado con mayor ansiedad y depresión. Además, las puntuaciones medias de ansiedad y depresión fueron significativamente más altas entre los trabajadores con una formación inadecuada en el control de infecciones.30
ESTRÉS
En Alemania se realizó un estudio con personal de enfermería durante la pandemia, en donde identificaron una asociación estadísticamente significativa entre el aumento del número de horas de trabajo por semana y el nivel de estrés percibido por las enfermeras. Además, el 15% de las enfermeras que habían trabajado más de 40h informaron experimentar un alto nivel de estrés. La mayoría de los enfermeros experimentó un nivel moderado de estrés.7 Los resultados de dicho estudio son diferentes a los obtenidos dentro de nuestro estudio; en la gráfica 18 vemos que, a mayor tiempo en área COVID, mayor fue el porcentaje de valores normales, lo cual puede deberse a la sensación de peligro al afrontar algo nuevo en el personal que laboró menos de 1 mes y al aumentar el tiempo en sala, disminuye esta sensación de peligro y por lo tanto el nivel de estrés experimentado al inicio.
COMPARACIÓN SEGÚN SI HABLÓ O NO HABLÓ CON ALGUIEN DE LOS SÍNTOMAS
DEPRESIÓN
Se observa en la gráfica 19 que hay valores similares entre los que buscaron hablar con alguien y los que no, dentro de estos, el grupo que sí habló con alguien donde los síntomas de depresión en grado moderado a grave suman un 33% de las personas. En un estudio que se realizó en Azogues, Ecuador; se determinó que tanto enfermeras como médicos que trabajan en diversos hospitales de atención médica de primera línea presentaron una prevalencia del síntoma depresivo del 50,4%.34 Sin embargo, en este estudio no se demuestra una mayor prevalencia de personas con depresión frente aquellos que no padecían de esta. Además, fue mayor el grupo que no habló sobre los síntomas en personas sin depresión y aquellos con depresión leve y extremadamente grave.
ANSIEDAD
En un estudio realizado unidad COVID del Hospital de Camaná con respecto a la ansiedad, se observa que 89.2% presentó bajo nivel de ansiedad y 10.8% moderado nivel de ansiedad.35 En cuanto a la gráfica 20, dentro del grupo que expresó la necesidad de comunicarlo con alguien, vemos una elevación de los valores leves y moderados, que puede deberse a que aquellos con niveles normales de ansiedad no requirieron expresarlo con alguien más, al contrario de aquellos que al tener niveles de ansiedad leve a moderado, decidieron hablar con alguien. Un estudio mostró que sujetos con mayores niveles de ansiedad presentaban una menor inteligencia emocional, lo cual repercutió en su necesidad de expresar sus emociones a través de una comunicación efectiva.31
ESTRÉS
En un estudio realizado en la unidad COVID del Hospital de Camaná, con relación al estrés, se observó que 56.9% de los encuestados no presentó estrés, 41.5% presentó estrés leve y 1.6% estrés severo.35 Podemos observar en la gráfica 21 que el grupo que destaca es aquel que sí habló con alguien de sus síntomas, teniendo un predominio en aquellos con niveles leves y moderados de estrés. Lo cual se puede explicar debido a la fragilidad emocional a la que se enfrentó el personal de salud en el contexto de una pandemia.
MASLACH
Se puede observar cierta similitud en los resultados obtenidos en la gráfica 22 al compararse con un estudio realizado en México que comenta sobre los diferentes tipos de presentación del síndrome de agotamiento (burnout), se observó 40% de los residentes con diagnóstico de síndrome de agotamiento (burnout), éste se compuso de tres aspectos (cansancio emocional, despersonalización y realización personal), mientras que los tipos menos comunes de síndrome de agotamiento (burnout) fue el compuesto sólo por despersonalización con 2% y el compuesto por los aspectos de despersonalización y realización personal 1%.16 Hay que señalar que en nuestro estudio el porcentaje de realización personal fue equitativo con un margen de diferencia de 2% en su distribución entre aquellos encuestados que presentaban realización personal y aquellos que no la presentaban.
Un estudio realizado en el Sur de Francia, se reportó 132 profesionales de urgencias (34,6%) con una puntuación muy alta para agotamiento emocional o, por lo que cumplieron con los criterios de agotamiento. Además, el 15,8 %, el 29,6 % y el 41,4 % de los encuestados presentaban un alto agotamiento emocional, una alta despersonalización y un bajo sentido de realización personal, respectivamente.17
Nuestro estudio presentó resultados parecidos únicamente en el síntoma de realización personal, a diferencia de que en nuestro estudio la mayoría no presentó un grado alto de despersonalización y el grado de agotamiento emocional fue mayor. En cuanto a los otros síntomas predomina el agotamiento emocional de grado alto y la despersonalización en grado bajo. Lo que nos comenta que nuestra población estudiada presentaba principalmente agotamiento emocional de grado alto y realización personal baja. Siendo estos síntomas relacionados con la presencia de síndrome de Burnout.
COMPARACIÓN HOMBRE VS MUJERES
Estos resultados observados en la gráfica 23 y 24 nos demuestran que en el grupo de los hombres solamente se presentó resultados subjetivos de Burnout en el ítem de realización personal, mientras que en los dos síntomas resultantes de agotamiento emocional y despersonalización la mayoría presentó un grado bajo y grado medio.
Comparando ambos grupos, las mujeres reflejaron un mayor porcentaje de agotamiento emocional de grado alto (49%) vs los hombres con un (33%). La mayoría de los encuestados hombres presentaron en mayor porcentaje un agotamiento emocional de grado bajo (48%) mientras que solamente el 23% de las mujeres encuestadas presentaron un grado bajo de agotamiento emocional. Esto nos demuestra que la mayoría de las mujeres presentaron puntuaciones altas para agotamiento emocional que se relaciona como síntoma del síndrome de Burnout y que los hombres solamente presentaron mayormente un grado bajo de agotamiento emocional.
Estos resultados fueron los esperados debido a que según el Informe Nacional de Suicidio y Agotamiento Médico de Medscape 2021 encontró que el 51% de los médicos que se sienten agotados son médicas (en comparación con el 36% de los hombres; el 15% no identificó el género).18
En el síntoma de despersonalización los resultados fueron similares en ambos grupos, la mayoría de los encuestados presentó un grado bajo de despersonalización 47% en el grupo de hombres y 43% en el grupo de mujeres. Solo 26% de las mujeres y 24% de los hombres presentaron un grado alto de despersonalización considerado síntoma en el síndrome de Burnout.
Haciendo comparación con un estudio realizado en Estados Unidos que reportó que el género femenino se asoció con informes significativamente mayores de agotamiento emocional y despersonalización de alto nivel. Hubo una asociación gradual con niveles más altos de categorías de riesgo de COVID-19 con altos niveles de despersonalización.18En el síntoma de realización personal en ambos grupos se observó que había una diferencia muy mínima entre el porcentaje de los encuestados que presentaba un grado bajo y un grado alto de realizació personal. El 43% en ambos grupos mostró un grado bajo de realización personal. En un estudio realizado en Canadá a un grupo de anestesiólogos mostró que de los 69 encuestados que completaron el Índice de Cumplimiento Profesional, 46 (67%) reportaron un bajo nivel de realización profesional y 36% expresaron síndrome de Burnout.15
COMPARACIÓN SEGÚN TIEMPO DE ENTRADA AL INTERNADO CLÍNICO
AGOTAMIENTO EMOCIONAL
Con los resultados obtenidos de la gráfica 25 podemos comentar que hubo un mayor porcentaje de encuestados con un grado alto de agotamiento emocional en aquellos internos que ingresaron en diciembre de 2021 con un 65%. A diferencia de los internos que ingresaron en diciembre de 2020 que estuvieron a inicios de la pandemia donde sólo el 27% presentó un grado alto de agotamiento emocional y los que ingresaron en abril de 2021 que estuvieron presentes a mediados de la pandemia, los cuales presentaron 33% de grado alto de agotamiento emocional. Esto puede deberse a que en los inicios de la pandemia de SARS- COV-2 en nuestro país se priorizo dirigir la mayor cantidad de personal médico disponible a las áreas relacionadas con el manejo de estos pacientes. Existiendo así una mejor distribución de la carga laboral. A medida que avanzó la pandemia estas medidas se fueron retirando, por lo cual la carga laboral aumentó para los que permanecían en área COVID. Se observó en un estudio donde 2440 médicos participaron en la encuesta de 2021. Las puntuaciones medias de agotamiento emocional y despersonalización fueron más altas en 2021 que las observadas en 2020, 2017, 2014 y 2011 (todos p <0,001). Las puntuaciones medias de agotamiento emocional aumentaron un 38,6 % (media de 2020, 21,0; media de 2021, 29,1; p <0,001), mientras que las puntuaciones medias de despersonalización aumentaron un 60,7 % (media de 2020, 6,1; media de 2021, 9,8; p <0,001). En general, el 62,8 % de los médicos tuvo al menos una manifestación de agotamiento en 2021 en comparación con el 38,2 % en 2020, el 43,9 % en 2017, el 54,4 % en 2014 y el 45,5 % en 2011 (todos p <0,001).14
DESPERSONALIZACIÓN
De esta manera podemos comentar que según la gráfica 26, un 50% de los internos que ingresaron en diciembre de 2021 presentan un grado medio de despersonalización, 25% un grado alto a diferencia de aquellos que ingresaron en diciembre 2020 y abril 2021 que presentaron 20% y 29% respectivamente de despersonalización de grado alto. Se puede observar que el grupo que entró en diciembre de 2021 fue aquel en presentar mayor cantidad de encuestados con grados medios y altos de despersonalización. Demostrando así que aquellos con menor tiempo de ingreso al internado presentaron mayor predisposición a presentar despersonalización. Nuestros resultados se asemejan al anterior estudio14 donde las puntuaciones medias de agotamiento emocional y despersonalización. En el momento de la encuesta de 2021 fueron más altas que las observadas en 2020, 2017, 2014 y 2011.
REALIZACIÓN PERSONAL
Analizando los resultados de la gráfica 27, en base a realización personal podemos destacar que para los internos que ingresaron en diciembre 2020, el 47% presentó un grado bajo de realización personal mientras que para los que ingresaron en diciembre 2021 fue de un 45% de realización personal de grado bajo siendo ambos grupos los que presentaban en su mayoría una baja autoeficacia y realización personal, a diferencia de aquellos que ingresaron en abril 2021 en donde el 48% presentó un grado alto realización personal no siendo afectados por la pandemia SARS COV 2. Al existir una mayor incertidumbre y desconocimiento sobre el manejo de esta nueva enfermedad, pudo tener repercusiones en la realización del personal que trabajó a inicios de la pandemia. La proporción de médicos con un puntaje alto (favorable) de realización profesional disminuyó del 40,0 % en 2020 al 22,4 % en 2021.14
COMPARACIÓN SEGÚN ÁREA COVID QUE CUBRIÓ
AGOTAMIENTO EMOCIONAL
En cuanto al síndrome de Burnout, evaluando según síntomas, la mayoría de nuestros encuestados que presentaron un agotamiento emocional de grado alto en la gráfica 28, fueron aquellos que cubrieron sala COVID representando el 23%. Esto se relaciona con lo mencionado previamente con el manejo de un censo de mayor de pacientes y horarios laborales de 8 horas y 8 turnos al mes que favorecen el desgaste psicológico. Los resultados fueron similares a un estudio realizado en Brasil, estado Paraiba; demostraron que aquellos profesionales que sirvieron en la primera línea durante la pandemia el 85,5% presentaron resultados compatibles con síndrome de burnout. De ellos el 45,5% trabajaron en salas COVID, mientras que el 40% en unidad de cuidados intensivos. 24
DESPERSONALIZACIÓN
El mayor porcentaje se observó en aquellos que presentaron grado bajo de despersonalización, siendo el 62.5% aquellos que cubrieron más de una sala, seguido de 37.5% que cubrieron sala COVID (gráfica 29). Los que presentaron una mayor cantidad de encuestados con grado alto de despersonalización fueron aquellos que cubrieron sala COVID con un 37.5%. Esto refleja la afectación que causaba el manejo de un volumen elevado de pacientes, el cual disminuye la cantidad de tiempo disponible para la atención de los pacientes y a su vez limitaba establecer una adecuada relación médico/paciente. Estos resultados se asemejan al estudio previamente mencionado realizado en Brasil, estado Paraiba.24
REALIZACIÓN PERSONAL
Para el síntoma de “realización personal”, se observó un mayor porcentaje de encuestados en aquellos que cubrieron sala COVID, siendo dentro de este grupo un 42% en aquellos que presentaron un grado bajo y 42% aquellos con grado alto de realización personal. También se puede ver en la gráfica 30 que los que cubrían más de una sala y UCI COVID presentaban porcentajes similares, pero en menor cantidad de encuestados. Mientras que los que cubrieron UCRE los resultados se distribuyeron de manera equitativa en aquellos con grado bajo y grado medio de realización personal. Debido a que la cantidad de encuestados dentro del grupo de UCRE es muy escasa a comparación de los demás grupos y que la distribución de los resultados en las diferentes áreas COVID fueron similares entre aquellos con grado bajo y grado alto de realización personal. No se puede establecer con estos resultados una relación entre el grado de realización personal según el área COVID.
En otro estudio realizado en Corea del Sur, se observó que aquellos trabajadores de la salud que trabajaban en la sala de COVID 19 (399/471, 84,7%) y que trabajaban en la sala de emergencia (167/201, 83,1%) tenían una tasa de desgaste superior a los que no.23
COMPARACIÓN SEGÚN TIEMPO QUE CUBRIÓ A ÁREA COVID
AGOTAMIENTO EMOCIONAL
Según los resultados obtenidos en nuestro estudio, concretamenta en la gráfica 31, aquellos encuestados que rotaron por 1 mes o menos en área COVID reflejaron un mayor porcentaje de agotamiento emocional de grado alto, mientras que aquellos que estuvieron expuestos a un mayor periodo en área COVID presentaron un grado medio o bajo. Lo cual nos da a entender que debido al desconocimiento e incertidumbre en el manejo de un área COVID a inicios de la rotación representó en grados altos de agotamiento emocional en los encuestados.
Según un estudio en Canadá en donde se hicieron encuestas para agotamiento emocional durante 10 semanas en donde no encontraron una tendencia temporal en los niveles de burnout. En la semana 4, 67/380 encuestados (18%) puntuaron alto agotamiento emocional, (17%) en la semana 6, (14%) en la semana 8 y (16%) en la semana 10. De los 266 participantes que completaron tanto la semana 4 (primer agotamiento encuesta) y la semana 10 (última encuesta de agotamiento), 13 participantes cambiaron de niveles bajos a altos de agotamiento emocional, 21 pasaron de niveles altos a bajo agotamiento emocional, y 232 permanecieron en la misma categoría.13DESPERSONALIZACIÓN
Evaluando los resultados de la gráfica 32, no pudimos establecer una relación entre el grado de despersonalización y el tiempo que cubrió el área COVID. Esto se debe a que la mayoría de los encuestados en todos los grupos presentó un grado bajo o medio de despersonalización. Estos resultados se pueden relacionar con aquellos obtenidos en el estudio realizado en Canadá donde no encontraron una tendencia temporal en los niveles de Burnout. En la semana 4, (15%) puntuaron alta despersonalización, 49/372 (13%) en la semana 6, 35/341 (10%) en la semana 8 y 39/296 (13%) en la semana 10.13
REALIZACIÓN PERSONAL
Observamos en la gráfica 33 que el grupo con mayor porcentaje (53%) de realización personal grado bajo fueron los que cubrieron durante 1 mes. Para el grupo que cubrió durante menos 1 mes el porcentaje mayor fue el de grado alto con un 45% de realización personal. El grupo que cubrió durante 2 meses tuvo un 50% con grado alto realización personal y el grupo de más de 3 meses un 33.3% grado alto de realización personal.
Los resultados obtenidos en nuestros estudios reflejaron que los médicos internos que rotaron 1 mes o menos presentaban un agotamiento emocional grado alto mientras que estos mismos también reflejaron porcentajes similares de realización personal grado bajo y grado alto. Por lo cual no pudimos establecer una relación entre el tiempo en que roto en un área COVID y el grado de realización personal al ser estos resultados similares.
Según un estudio realizado en China comentaban que los trabajadores en la UCI suelen tener peores cargas de trabajo, lo que significa una carga de trabajo mucho mayor para médicos y enfermeras. El 61% de los médicos calificaron con alto agotamiento emocional. Un 20.1% de médicos fueron considerados de baja realización personal. Nuestros resultados mostraron que, aunque las tasas de agotamiento emocional eran muy altas, la realización personal también era alta, lo que indica que el personal médico en China siente una gran sensación de ser llamado a una misión superior en su trabajo.20
COMPARACIÓN SEGÚN SI HABLÓ O NO HABLÓ CON ALGUIEN DE LOS SÍNTOMAS
AGOTAMIENTO EMOCIONAL
Evaluando los resultados obtenidos de la gráfica 34, podemos comentar que en base al síntoma de agotamiento emocional no hubo diferencia en los resultados entre los que sí hablaron o los que no sobre los síntomas. Ya que los porcentajes en ambos grupos tanto para agotamiento emocional de grado bajo, medio y alto fueron similares.
En India,26 después de un piloto inicial, tomó muestras intencionalmente de una población socio demográficamente heterogénea de 172 médicos que trabajan en centros designados por COVID de toda la India. Luego de entrevistas virtuales en profundidad utilizando una guía semiestructurada preformada, los datos fueron transcritos y traducidos textualmente. La entrevista se centró en sus desafíos, necesidades y procesos de afrontamiento y apoyo.
Este "marco" de resiliencia surgió como un proceso mientras se navegaba por estas adversidades y constaba de tres facetas: formar una "identidad resiliente", gestionar la resiliencia y superar la angustia sociolaboral. El papel del bienestar mental, la red social, el apoyo de los compañeros, la negociación de problemas y el autocuidado surgieron como estrategias de afrontamiento clave.
DESPERSONALIZACIÓN
Se puede observar en la gráfica 35 que el grupo de aquellos que sí hablaron con alguien de los síntomas, presentaron un mayor porcentaje de grado bajo de despersonalización, mientras que aquellos que no hablaron con alguien sobre los síntomas presentaron porcentajes similares tanto grado bajo como en alto de despersonalización. Lo que nos indica que al comentar sobre los síntomas con otra persona ya sea grupos de apoyo, compañeros o ayuda profesional (psicólogo, psiquiatra) puede disminuir el % de despersonalización.
Tal como se concluye en un estudio realizado en Ciudad de México donde12 afirma que para proteger la vulnerabilidad del personal de salud y poder disminuir los errores humanos relacionados con la salud mental, recomienda una evaluación psicológica la cual brinda información para prevenir aquellas reacciones a nivel psicológico en médicos de la primaria línea contra el COVID 19.
REALIZACIÓN PERSONAL
Podemos discutir al evaluar los resultados obtenidos de la gráfica 36, que no hay un margen considerable en el % en cuanto a la realización personal grado bajo, medio y alto, es decir, no se nota diferencia entre el grupo de los que sí comentaron sobre sus síntomas con el que no lo hicieron. Por lo tanto, la realización personal no se vio afectada con esta variable.
Se realizó un estudio27 donde hubo importantes correlaciones negativas entre apoyo social y agotamiento emocional (r = -.338, p = .0000) como, así como el apoyo social y la despersonalización (r = -.490, p = .000) donde implicó mayor el apoyo social, menor es el riesgo de agotamiento emocional y despersonalización. Sin embargo, hubo un efecto positivo significativo en la correlación entre apoyo social y realización personal (r = .525, p = .000) donde implicaba que cuanto mayor sea el nivel social apoyo, mayor es el nivel de personal logrado.
SEVERIDAD DEL INSOMNIO
Podemos observar que la mayoría de los encuestados presentó insomnio subclínico (riesgo) seguido por aquellos con no insomnio clínicamente significativo, en tercer lugar, insomnio clínico moderado y con un porcentaje muy menor, insomnio clínico severo, resultados obtenidos de la gráfica 37. Lo que nos da entender que la mayoría de los encuestados presentan riesgo de desarrollar insomnio clínico.
Así mismo se puede observar en el estudio realizado en Bosna (Polonia) Universidad de Rzeszow, en donde la categorización de los resultados de la escala ISI mostró que el problema del insomnio no afectaba al 18,8% (63 personas) del personal médico encuestado, cuando el 36,0% del grupo (121 personas) presentaba riesgo y la forma clínica del insomnio (moderado y severo) afectaba al 45 % de los encuestados (152 personas).11COMPARACIÓN DE SEVERIDAD DE INSOMNIO HOMBRES VS MUJERES
Los resultados reflejaron que la mayoría de los encuestados en ambos grupos tuvieron insomnio subclínico, mientras que en el grupo de hombres el porcentaje de encuestados que presentaron no insomnio clínicamente significativo e insomnio subclínico fue el mismo. En ambos grupos, de la gráfica 38, solamente 1 encuestado por cada grupo presentó insomnio clínico severo. Por lo cual podemos concluir que, si hubo presencia de insomnio en ambos grupos, pero este fue predominante en el grupo de mujeres.
Se obtuvieron resultados semejantes en el estudio polaco previamente mencionado en donde para las mujeres, el riesgo de insomnio se informó con mayor frecuencia que para los hombres: 13,73% (46 mujeres) y 10,73% (36 hombres), respectivamente. Un nivel estadísticamente significativo más alto de severidad del insomnio fue más común en mujeres que en hombres.11COMPARACIÓN DE SEVERIDAD DE INSOMNIO SEGÚN PERÍODO DE ENTRADA AL INTERNADO
Podemos establecer que haciendo la sumatoria de los porcentajes entre los aquellos encuestados que presentaron insomnio subclínico, insomnio clínico moderado e insomnio clínico severo en los diferentes grupos de la gráfica 39, en el grupo que ingresó en diciembre 2020 haciendo la sumatoria es el 74% (insomnio subclínico + insomnio clínico moderado + insomnio clínico severo), mientras que aquellos que ingresaron en diciembre 2021 fue 75% entre los que presentan riesgo de insomnio (insomnio subclínico) e insomnio clínico (insomnio clínico moderado e insomnio clínico severo), mientras que el grupo que ingresó en abril 2021 solamente presentó un 57% de esta sumatoria. Dándonos a entender que aquellos que ingresaron en diciembre 2021 y aquellos que ya llevaban de haber ingresado un año (diciembre 2020) presentaron un mayor riesgo de desarrollar o de tener insomnio clínico.
En un estudio realizado en Jordania,10 encontraron estimaciones de alta prevalencia en los grupos de inicio de la pandemia y a un año de la pandemia de síntomas de insomnio (52% vs. 49%), de diagnóstico de insomnio clínico (15% vs. 18%), con una puntuación ISI media alta (8,4 vs. 8.7), pero sin diferencia significativa entre los grupos de inicio y de un año.
COMPARACIÓN DE INSOMNIO SEGÚN ÁREA COVID QUE CUBRIÓ
Comparando las diferentes áreas COVID y la severidad del insomnio, el 16%, siendo la mayoría sala aquellos que cubrieron sala COVID. Podemos relacionar estos resultados de la gráfica 40, ya que en la sala COVID presentan jornadas laborales prolongadas, mayor volumen de pacientes, poco personal en esta área, siendo estos factores que influyen al deterioro de la calidad del sueño. Los miembros del personal de la sala tenían más probabilidades de experimentar insomnio.25
COMPARACIÓN DE INSOMNIO SEGÚN TIEMPO QUE CUBRIÓ ÁREA COVID
A través de la gráfica 41, podemos determinar que aquellos que cubrieron área COVID durante un periodo de 1 mes o menos de un mes presentaron un mayor porcentaje de insomnio subclínico e insomnio clínico moderado, lo que nos da a entender que aquellos médicos internos que rotaron durante un corto período de tiempo eran más a susceptibles a presentar un riesgo mayor de insomnio.
Este resultado se puede comparar con un estudio realizado en Georgia, McCall et al nos comenta que asociaron el tiempo al cuidado de los pacientes COVID-19 con el insomnio agudo en personal médico en donde observaron que al pasar menos de 30 horas por semana estaba asociado a una mayor tasa de casos nuevos de insomnio agudo. Es decir, a menor tiempo en exposición representa un mayor riesgo de casos de insomnio.9
COMPARACIÓN DE INSOMNIO SEGÚN SÍ HABLO O NO HABLÓ CON ALGUIEN DE LOS SÍNTOMAS
Podemos comentar con los datos obtenidos de la gráfica 42 que aquellos que sí hablaron con alguien de los síntomas eran más los que presentaban insomnio subclínico e insomnio clínico moderado, mientras que aquellos que no hablaron con alguien de los síntomas presentaron un número mayor de encuestados con no insomnio clínicamente significativo e insomnio subclínico. Por lo que podemos comentar que a pesar de haber hablado con alguien de los síntomas no hubo mejoría del insomnio, esto se debe principalmente a los factores previamente mencionados. Se encontraron resultados sobre un programa de apoyo a la salud mental para profesionales de la salud en un hospital pandémico de Turquía, en donde se evaluaban los niveles de ansiedad, depresión e insomnio antes y después de la intervención por el programa, durante un periodo de 3 meses (julio-septiembre 2020). No hubo diferencia en las puntuaciones iniciales y al final del estudio en los niveles de insomnio. Solo se encontró una diferencia significativa respecto a las puntuaciones de ansiedad. 8
LIMITACIONES DEL ESTUDIO
● Como limitación podemos destacar la dificultad en la localización de aquellos internos que se encontraron en áreas de difícil acceso.
● Algunos de los encuestados no manejaron pacientes COVID durante su segundo año de rotación debido a la unidad ejecutora asignada, mientras que otros si manejaron pacientes COVID en ambos años de rotación.
CONCLUSIONES
De acuerdo a los resultados podemos concluir que sí existen secuelas psicológicas en los médicos internos del Hospital Dr. Rafael Hernandez durante la pandemia por COVID-19 principalmente en los medicos internos de sexo femenino que ingresaron en diciembre 2021, los que tuvieron una rotación por menor tiempo en área de COVID, los medicos internos que rotaron en sala COVID y los que sí hablaron sobre los síntomas. La mayoria de sintomas asociados fueron de ansiedad, depresión, estrés, agotamiento emocional, despersonalización, desrealización personal e insomnio. No hubo diferencias significativas al comparar entre el grupo que sí habló con alguien de los síntomas y los que no. La mayoría de los encuestados no recibió una atención psicológica especializada. No se estableció relación entre la gravedad de los síntomas y la complejidad del área COVID de rotación. Recomendamos que se debe brindar un mayor abordaje al perfil psicológico de los médicos con la finalidad de mejorar el desempeño laboral independientemente de los sintomas que presenten y el area de rotación clínica.REFERENCIAS
1. Wauters M, Zamboni Berra T, de Almeida Crispim J, Arcêncio RA, Cartagena-Ramos D. Calidad de vida del personal de salud durante la pandemia de COVID-19: revisión exploratoria. Revista Panamericana de Salud Pública. 2022;46. https://doi.org/10.26633/RPSP.2022.30
2. Parrales Ponce CF, Pérez Ortíz V. Influencia de la cuarentena por COVID-19 en la salud mental del personal de salud: Influence of COVID-19 quarantine on the mental health of health personnel. Más Vita. 2022;4(2). https://doi.org/10.47606/ACVEN/MV0108
3. Miranda Pedroso R, Murguía Izquierdo ED. Síntomas de ansiedad y depresión en personal de salud que trabaja con enfermos de COVID-19. Rev Int Cienc Med Quir. 2021;8(1):1-12. https://doi.org/10.32457/ijmss.v8i1.655
4. Ponce C, Maureira Moreno V, Aranda G, Bracchiglione J, Varas C. Impacto en la salud mental en residentes de tres programas de especialización médica de la Universidad de Valparaíso durante la pandemia por COVID-19. Revista Médica de Chile. 2022;150(9):1239-47.
5. Agüero Moreira M, Pérez Fernández T, Troz Parra IP. Principales patologías psíquicas que generó el estrés laboral durante la pandemia de COVID-19, en el personal de salud. Rev Med Sinerg. 2022 Apr 1. https://doi.org/10.31434/rms.v7i4.793
6. Garcia GPA, Fracarolli IFL, Dos Santos HEC, de Oliveira SA, Martins BG, Santin Junior LJ, et al. Depression, anxiety and stress in health professionals in the COVID-19 context. Int J Environ Res Public Health. 2022 Apr 6;19(7):4402. doi: 10.3390/ijerph19074402. PMID: 35410085; PMCID: PMC8998261.
7. Hoedl M, Bauer S, Eglseer D. Influence of nursing staff working hours on stress levels during the COVID-19 pandemic: a cross-sectional online survey. HeilberufeScience. 2021;12(3-4):92-8. doi: 10.1007/s16024-021-00354-y. Epub 2021 Sep 10. PMID: 34522573; PMCID: PMC8432278.
8. Tuna Ö, Ermis C. Mental health support program for healthcare professionals in a pandemic hospital in Turkey and its results on anxiety, depression, insomnia and sexual disorders. Psychiatr Danub. 2022;34(3):564-71. https://doi.org/10.24869/psyd.2022.564
9. McCall WV, Mensah-Bonsu D, Withers AE, Gibson RW. Short-term insomnia disorder in health care workers in an academic medical center before and during COVID-19: rates and predictive factors. J Clin Sleep Med. 2021;17(4):749-55. https://doi.org/10.5664/jcsm.9034
10. Yassin A, Al-Mistarehi AH, Qarqash AA, Soudah O, Karasneh RA, Al-Azzam S, et al. Trends in insomnia, burnout, and functional impairment among health care providers over the first year of the COVID-19 pandemic. Clin Pract Epidemiol Ment Health. 2022;18(1). https://doi.org/10.2174/17450179-v18-e2206200
11. Krupa S, Filip D, Mędrzycka-Dąbrowska W, Lewandowska K, Witt P, Ozga D. Sleep disorders among nurses and other health care workers in Poland during the COVID-19 pandemic. Appl Nurs Res. 2021;59:151412. https://doi.org/10.1016/j.apnr.2021.151412
12. Miguel-Puga JA, Cooper-Bribiesca D, Avelar-Garnica FJ, Sanchez-Hurtado LA, Colin-Martínez T, Espinosa-Poblano E, et al. Burnout, depersonalization, and anxiety contribute to post-traumatic stress in frontline health workers at COVID-19 patient care, a follow-up study. Brain Behav. 2020;11(3). https://doi.org/10.1002/brb3.2007
13. De Wit K, Mercuri M, Wallner C, Clayton N, Archambault P, Ritchie K, et al. Canadian emergency physician psychological distress and burnout during the first 10 weeks of COVID-19: A mixed-methods study. J Am Coll Emerg Physicians Open. 2020;1(5):1030-8. https://doi.org/10.1002/emp2.12225
14. Shanafelt TD, West CP, Dyrbye LN, Trockel M, Tutty M, Wang H, et al. Changes in burnout and satisfaction with work-life integration in physicians during the first 2 years of the COVID-19 pandemic. Mayo Clin Proc. 2022;97(12):2248-58. https://doi.org/10.1016/j.mayocp.2022.09.002
15. O’Brien JM, Goncin U, Ngo R, Hedlin P, Chakravarti A. Professional fulfillment, burnout, and wellness of anesthesiologists during the COVID-19 pandemic. Can J Anaesth. 2021;68(5):734-6. https://doi.org/10.1007/s12630-021-01916-4
16. Parra L, Ríos N, Mendoza H, Trejo M, Hernández A. Evaluación de la incidencia del síndrome de agotamiento (burnout) en médicos residentes del Centro Médico ABC que trabajan en la primera línea con pacientes COVID-19 con el uso del formulario Maslach Burnout Inventory modificado. An Med Asoc Med Cent Med ABC. 2021;66:183-9. https://doi.org/10.35366/101665
17. Moukarzel A, Michelet P, Durand AC, Sebbane M, Bourgeois S, Markarian T, et al. Burnout syndrome among emergency department staff: Prevalence and associated factors. Biomed Res Int. 2019;2019:6462472. https://doi.org/10.1155/2019/6462472
18. Bukelis I. Impact of the COVID-19 pandemic on female physician burnout. J Am Acad Child Adolesc Psychiatry. 2022;61(10 Suppl). https://doi.org/10.1016/j.jaac.2022.07.386
19. Ferber MF, Zubatsky M, Jacobs CK, Cronholm PF. COVID-19 exposure risk, burnout, and shifts in family medicine faculty’s efforts: A national survey. Fam Med. 2022;54(3):193-9. https://doi.org/10.22454/fammed.2022.449601
20. Hu Z, Wang H, Xie J, Zhang J, Li H, Liu S, et al. Burnout in ICU doctors and nurses in mainland China–A national cross-sectional study. J Crit Care [Internet]. 2021;62:265–70. Available from: http://dx.doi.org/10.1016/j.jcrc.2020.12.029
21. Torrecilla NM, Victoria MJ, Minzi MCR. Ansiedad, depresión y estrés en personal de enfermería que trabaja en unidades de terapia intensiva con pacientes con COVID-19, Mendoza, 2021. Rev Argent Salud Pública. 2021;13(Supl 1):25. Disponible en:https://rasp.msal.gov.ar/index.php/rasp/article/view/716
22. Laurent A, Fournier A, Lheureux F, Louis G, Nseir S, Jacq G, et al.; PsyCOVID-ICU Trial Investigators and the CRICS TRIGGERSEP Group (Clinical Research in Intensive Care and Sepsis Trial Group for Global Evaluation and Research in Sepsis). Mental health and stress among ICU healthcare professionals in France according to intensity of the COVID-19 epidemic. Ann Intensive Care. 2021 Jun 4;11(1):90. 10.1186/s13613-021-00880-y
23. Hwang S, Kwon KT, Lee SH, Kim SW, Chang HH, Kim Y, et al. Correlates of burnout among healthcare workers during the COVID-19 pandemic in South Korea. Sci Rep. 2023;13(1):3360. https://doi.org/10.1038/s41598-023-30372-x
24. Faria ARQ, Coelho HFC, Silva AB, Damascena LCL, Carneiro RR, Lopes MT, et al. Impact of the COVID-19 pandemic on the development of burnout syndrome in frontline physicians: prevalence and associated factors. Rev Assoc Med Bras (1992). 2021;67(7):942-9. https://doi.org/10.1590/1806-9282.20210244
25. Chatterjee SS, Chakrabarty M, Chatterjee SS, Dan U. Mental health of healthcare workers during early phase of COVID-19: Variable performance on different factors of stress. Cold Spring Harb Lab. 2020. https://doi.org/10.1101/2020.09.22.20199323
26. Banerjee D, Sathyanarayana Rao TS, Kallivayalil RA, Javed A. Psychosocial framework of resilience: navigating needs and adversities during the pandemic, a qualitative exploration in the Indian frontline physicians. Front Psychol. 2021;12:622132. https://doi.org/10.3389/fpsyg.2021.622132
27. Kushairi JNB, Ming HY, Yi NS. Social support and burnout among healthcare workers during Covid-19 pandemic in Malaysia. J Posit Sch Psychol. 2022;6(7):5391-8. Disponible en: https://journalppw.com/index.php/jpsp/article/view/12877
Identificación de ORCID
Antonio Paredes Batista: 0009-0006-4112-3527
Giovana Della Sera Aparicio: 0009-0008-7529-7503
Eivys Villasanta Rodríguez: 0009-0008-3639-5055
Cristina Santos Rivera: 0009-0007-6712-7240