
Complejo Hospitalario Dr. Arnulfo Arias Madrid. Panamá
Recibido 6 de diciembre de 2024; aceptado 20 de diciembre de 2024
Disponible en internet el 31 de enero 2025
Resumen
El tromboembolismo pulmonar (TEP) es una causa relevante de síndrome cardiovascular agudo, con la disfunción ventricular derecha como principal desencadenante de mortalidad. Aunque las terapias sistémicas son efectivas, presentan riesgos de hemorragia significativos, lo que ha incentivado el uso de alternativas mínimamente invasivas, como la trombólisis dirigida por catéter potenciada con ultrasonido. Este estudio evaluó la efectividad de esta terapia en pacientes con TEP y disfunción ventricular derecha atendidos en el Servicio de Radiología del Complejo Hospitalario Dr. Arnulfo Arias Madrid, Panamá, entre 2020 y 2022. Se realizó un análisis observacional, retrospectivo y descriptivo de 18 pacientes con datos completos, utilizando herramientas como la prueba de Wilcoxon para medir cambios pre y post-tratamiento. Los resultados mostraron una reducción significativa en la relación VD/VI y el Índice de Qanadli post-terapia (p < 0,05), lo que sugiere una mejora en la hemodinámica y la carga trombótica. La terapia resultó segura, con complicaciones mínimas. Estos hallazgos respaldan la implementación de este tratamiento en pacientes seleccionados, resaltando su potencial en el manejo del TEP.
Palabras Clave: Tromboembolismo pulmonar, terapia trombolítica dirigida por catéter, ultrasonido, Índice de Qanadli, relación VD/VI.
Abstract
Pulmonary thromboembolism (PTE) is a significant cause of acute cardiovascular syndrome, with right ventricular dysfunction being the primary driver of mortality. Even though systemic therapies are effective, they carry substantial bleeding risks, prompting the adoption of minimally invasive alternatives such as catheter-directed thrombolysis enhanced with ultrasound. This study evaluated the efficacy of this therapy in patients with PTE and right ventricular dysfunction treated at the Radiology Department of the Complejo Hospitalario Arnulfo Arias Madrid, Panama, between 2020 and 2022. An observational, retrospective, and descriptive analysis was conducted on 18 patients with complete data, using tools such as Wilcoxon tests to assess pre- and post-treatment changes. Results showed a significant reduction in the RV/LV ratio and Qanadli Index post-therapy (p menos de 0.05), an improvement in hemodynamics and reduced thrombotic burden. The therapy proved to be safe, with minimal complications. These findings support the adoption of this treatment in selected patients, highlighting its potential in PTE management.
Keywords: Pulmonary thromboembolism, catheter-directed thrombolytic therapy, ultrasound, Qanadli Index, RV/LV ratio.
Introducción
El tromboembolismo pulmonar (TEP) es una de las principales causas de morbilidad y mortalidad cardiovascular a nivel mundial. Según estimaciones recientes, su incidencia varía entre 53 y 162 casos por cada 100,000 habitantes anualmente, causando alrededor de 300,000 muertes en países desarrollados como Estados Unidos y algunas naciones europeas (Raskob et al., 2014; Wendelboe et al., 2016). En pacientes con TEP agudo e inestabilidad hemodinámica, la trombólisis sistémica representa una opción terapéutica que puede salvar vidas al restaurar rápidamente la perfusión pulmonar. Sin embargo, su uso está limitado por el riesgo significativo de hemorragias graves, incluyendo hemorragias intracraneales potencialmente mortales (Konstantinides et al., 2020).
Para abordar estas limitaciones, la trombólisis dirigida por catéter (CDT, por sus siglas en inglés) ha emergido como una alternativa mínimamente invasiva. Este enfoque permite la administración local de dosis reducidas de agentes trombolíticos directamente en las arterias pulmonares, con o sin el uso de dispositivos emisores de ultrasonido. Estudios recientes han mostrado resultados prometedores con esta modalidad, destacando su capacidad para reducir la carga trombótica y mejorar la función ventricular derecha con menores tasas de complicaciones hemorrágicas en comparación con la trombólisis sistémica (Kucher et al., 2014; Piazza et al., 2015).
A pesar de los avances logrados en países desarrollados, el uso de la terapia trombolítica dirigida por catéter sigue siendo limitado en muchas regiones, incluyendo Panamá. Existen vacíos significativos en la literatura sobre la eficacia y seguridad de esta terapia en el contexto local, lo que subraya la necesidad de investigaciones que evalúen su aplicabilidad y beneficios en nuestra población. Este estudio tiene como objetivo analizar la respuesta al tratamiento del TEP con disfunción ventricular mediante la terapia trombolítica dirigida por catéter, potenciando su relevancia en el manejo de esta patología.
Metodología
Tipos y Diseño del Estudio
Se realizó un estudio observacional, descriptivo, retrospectivo y transversal basado en una serie de casos de pacientes con diagnóstico confirmado de tromboembolismo pulmonar (TEP) atendidos en el Servicio de Radiología del Complejo Hospitalario Dr. Arnulfo Arias Madrid, entre enero de 2020 y diciembre de 2022. Este diseño permitió analizar la eficacia y seguridad de la terapia trombolítica dirigida por catéter potenciada con ultrasonido en un contexto clínico real.
Población y Muestra
• Universo: Pacientes diagnosticados con TEP agudo que recibieron terapia trombolítica dirigida por catéter durante el periodo de estudio.
• Muestra: Se incluyó una serie de 27 pacientes, de los cuales 18 cumplieron con los criterios de inclusión, asegurando la calidad de los datos.
Criterios de Inclusión
• Pacientes con diagnóstico confirmado de TEP mediante angiotomografía computarizada.
• Uso documentado de terapia trombolítica dirigida por catéter en el manejo del TEP.
• Disponibilidad de estudios imagenológicos pre y post-tratamiento.
Criterios de Exclusión
• Expedientes incompletos o con datos insuficientes.
• Estudios tomográficos sin calidad diagnóstica adecuada (Presencia de artefacto de movimiento significativo, fase angiográfica subóptima, etc.).
Procedimientos para la Recolección de Datos
1. Autorizaciones y Aprobaciones Éticas:
o El protocolo fue revisado y aprobado por el Comité Institucional de Ética de la Caja de Seguro Social de Panamá, siguiendo las normativas de la Declaración de Helsinki y la Ley 68 de Panamá sobre autonomía del paciente.
2. Revisión de Expedientes:
o Los datos fueron extraídos de los expedientes electrónicos utilizando el sistema RIS/PACS del hospital. Se emplearon instrumentos validados para la recolección, manteniendo la confidencialidad y anonimato de los pacientes.
3. Variables Analizadas:
o Sexo, edad, comorbilidades.
o Relación VD/VI antes y después de la terapia.
o Índice de Qanadli antes y después de la terapia.
o Complicaciones asociadas al tratamiento.
Análisis Estadístico
Los datos recolectados fueron procesados con el software Epi Info 7.3.5.3. Se realizaron las siguientes pruebas:
• Kolmogorov-Smirnov: Para evaluar la normalidad en la distribución de las variables continuas.
• Prueba de Wilcoxon: Para analizar diferencias significativas en las variables pre y post-tratamiento, considerando un nivel de significancia estadística de p < 0.05.
• Gráfico de Pareto: Para analizar la distribución de complicaciones.
Los resultados fueron representados en tablas y gráficos descriptivos, utilizando herramientas como Microsoft Excel 2010 para su presentación visual.
Resultados
Se presentan los hallazgos principales del estudio realizado en 18 pacientes con diagnóstico confirmado de tromboembolismo pulmonar (TEP) y tratamiento con terapia trombolítica dirigida por catéter potenciada con ultrasonido. Los resultados están organizados en subapartados para facilitar su comprensión.
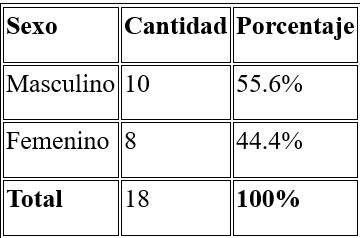
1. Características Demográficas y Clínicas
De los 18 pacientes analizados:
• La edad promedio fue de 64.7 ± 15.6 años, con un rango entre 29 y 89 años.
• El 55.6% (n=10) fueron hombres y el 44.4% (n=8) mujeres (Tabla 1).

2. Comorbilidades
El análisis de las comorbilidades mostró que:
• El 27.8% presentaron hipertensión arterial (HTA) como única comorbilidad.
• Otro 27.8% tenían HTA combinada con obesidad.
• El 22.2% tenían HTA y diabetes mellitus tipo 2 (Tabla 2).
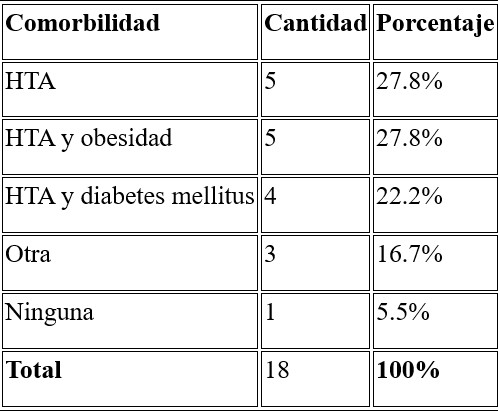
3. Índice de Qanadli Pre y Post-Tratamiento
El Índice de Qanadli mostró una reducción significativa tras el tratamiento:
• Pre-tratamiento: 44.4% de los pacientes tenían un índice entre 51-75%.
• Post-tratamiento: 72.1% de los pacientes presentaron un índice entre 0-25% (Tabla 3).
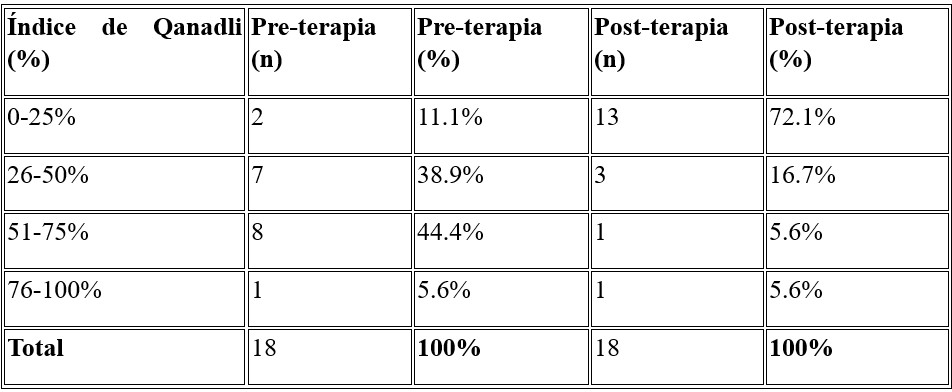
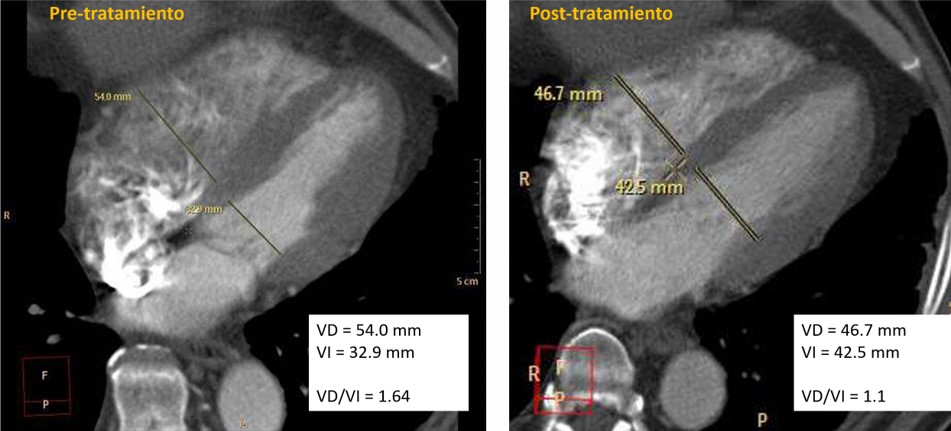
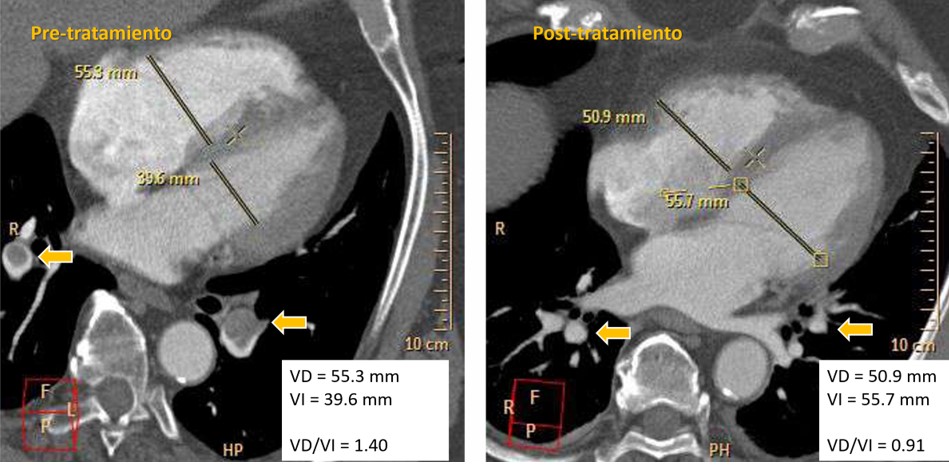
4. Relación VD/VI Pre y Post-Tratamiento
• Pre-tratamiento: el 77.8% de los pacientes tenían una relación VD/VI > 1.
• Post-tratamiento: el 61.1% presentaron una relación VD/VI < 0.9 (Tabla 4).
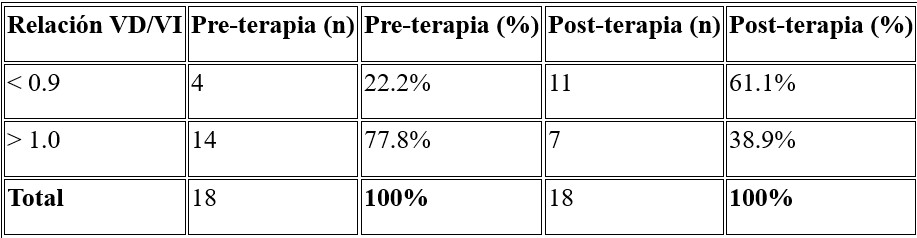
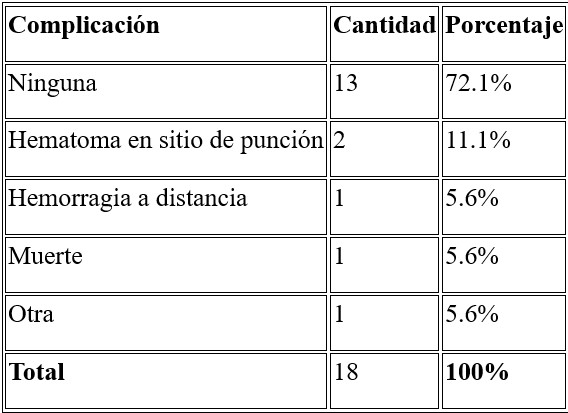
5. Complicaciones
El 72.1% de los pacientes no presentaron complicaciones. Entre las complicaciones identificadas están:
• Hematoma en el sitio de punción (11.1%).
• Muerte (5.6%) (Tabla 5).
Discusión
Los hallazgos de este estudio muestran que la trombólisis dirigida por catéter potenciada por ultrasonido (CDT-USAT) es una alternativa eficaz y segura para el manejo del tromboembolismo pulmonar (TEP) con disfunción ventricular derecha. La mejora significativa en parámetros clave, como el Índice de Qanadli y la relación VD/VI, respalda la implementación de esta terapia en pacientes seleccionados, especialmente en aquellos con riesgo intermedio a alto.
1. Interpretación de los Resultados
• Mejoría en la Relación VD/VI:
o Antes del tratamiento, el 77.8% de los pacientes presentaban una relación VD/VI > 1, indicativa de sobrecarga ventricular derecha. Después del tratamiento, el 61.1% alcanzaron una relación < 0.9, lo que refleja una mejoría significativa en la función hemodinámica.
o Estos resultados concuerdan con estudios previos, como ULTIMA (Kucher et al., 2014), donde se observó una reducción de la dilatación del ventrículo derecho tras el uso de CDT-USAT.
• Reducción en el Índice de Qanadli:
o La disminución en la carga trombótica, medida mediante el Índice de Qanadli, fue estadísticamente significativa (p < 0.05). Antes del tratamiento, el 44.4% de los pacientes tenían un índice entre 51-75%. Después, el 72.1% alcanzaron un índice entre 0-25%, lo que respalda la eficacia del tratamiento en la reducción de la obstrucción arterial pulmonar.
o Estudios como SEATTLE II (Piazza et al., 2015) han reportado hallazgos similares, destacando que la terapia logra una mejora significativa en la perfusión pulmonar.
2. Seguridad y Complicaciones
• El tratamiento mostró un perfil de seguridad aceptable, con el 72.1% de los pacientes no presentaron complicaciones. Las complicaciones más comunes fueron hematomas en el sitio de punción (11.1%) y un caso de hemorragia a distancia (5.6%).
• Aunque se reportó un caso de mortalidad (5.6%), no se puede establecer una relación causal directa con el procedimiento, ya que el paciente presentaba comorbilidades significativas.
• En comparación con la trombólisis sistémica, CDT-USAT presenta tasas menores de hemorragia mayor, como lo evidencian investigaciones previas (Kuo et al., 2015; Tapson et al., 2018).
3. Comparación con la Literatura
• La eficacia de CDT-USAT en pacientes con TEP ha sido ampliamente documentada en estudios internacionales. Por ejemplo:
o PEITHO(Meyer et al., 2014): Destacó que, aunque la trombólisis sistémica reduce la descompensación hemodinámica, está asociada con un mayor riesgo de hemorragias graves.
o OPTALYSE PE (Kline et al., 2018): Resaltó que dosis bajas y tiempos cortos de terapia trombolítica dirigida son igualmente eficaces y más seguros.
• Este estudio aporta evidencia adicional al contexto latinoamericano, donde los datos sobre CDT-USAT son limitados.
4. Implicaciones Clínicas
• Ventajas del Tratamiento:
o La terapia minimiza los riesgos asociados a la trombólisis sistémica, haciendo posible su aplicación en pacientes con contraindicaciones relativas para tratamientos más agresivos.
o La reducción de la carga trombótica y la mejora en la función ventricular podrían traducirse en una disminución de las tasas de mortalidad a largo plazo.
• Consideraciones para la Implementación:
o Es esencial establecer protocolos estandarizados para la selección de pacientes, optimizando los beneficios del tratamiento mientras se minimizan los riesgos.
o Se requieren recursos tecnológicos y personal entrenado, lo que podría representar una limitación en hospitales con menos infraestructura.
5. Limitaciones del Estudio
• Tamaño de la Muestra: Solo se analizaron 18 pacientes, lo que limita la generalización de los resultados.
• Diseño Retrospectivo: La recolección de datos a partir de expedientes clínicos podría introducir sesgos en la calidad de la información.
• Seguimiento: El estudio no incluyó un análisis a largo plazo para evaluar la recurrencia del TEP o las secuelas crónicas.
6. Recomendaciones para Futuros Estudios
• Realizar ensayos clínicos prospectivos y multicéntricos con mayor tamaño muestral para confirmar estos hallazgos.
• Evaluar el impacto de CDT-USAT en la calidad de vida y los costos asociados al manejo del TEP.
• Explorar la efectividad del tratamiento en subgrupos específicos, como pacientes con comorbilidades o diferentes grados de riesgo.
Anexos
Conclusión
La trombólisis dirigida por catéter potenciada con ultrasonido (CDT-USAT) demostró ser una opción eficaz y segura en el manejo del tromboembolismo pulmonar (TEP) con disfunción ventricular derecha en el contexto clínico evaluado. Los resultados muestran una mejora significativa en la carga trombótica, medida a través del Índice de Qanadli, y en la relación VD/VI, ambos indicadores clave de la funcionalidad hemodinámica.
El perfil de seguridad del tratamiento fue adecuado, con una baja incidencia de complicaciones y sin eventos hemorrágicos mayores significativos, lo que respalda su uso como alternativa a la trombólisis sistémica en pacientes seleccionados. Estas observaciones coinciden con estudios internacionales previos, posicionando a CDT-USAT como una terapia mínimamente invasiva prometedora en el manejo de TEP.
Sin embargo, el tamaño reducido de la muestra y la naturaleza retrospectiva del estudio limitan la generalización de estos hallazgos. Se requieren estudios prospectivos y multicéntricos con mayor tamaño muestral para validar los resultados y explorar su aplicabilidad en diversos escenarios clínicos.
Este estudio aporta evidencia relevante en un contexto regional, donde la disponibilidad de datos sobre CDT-USAT es limitada, y subraya la necesidad de protocolos estandarizados para la selección de pacientes y la implementación de esta técnica en hospitales. A largo plazo, el establecimiento de este tratamiento podría mejorar los desenlaces clínicos y reducir las tasas de mortalidad asociadas al TEP en nuestra población.
Referencias
1. Aujesky, D., Obrosky, D. S., Stone, R. A., Auble, T. E., Perrier, A., Cornuz, J., ... & Fine, M. J. (2005). Derivation and validation of a prognostic model for pulmonary embolism. American Journal of Respiratory and Critical Care Medicine, 172, 1041-1046. https://doi.org/10.1164/rccm.200506-862OC
2. Bajaj, N. S., Kalra, R., Arora, P., Ather, S., Guichard, J., … & Ahmed, M. I. (2016). Catheter-directed treatment for acute pulmonary embolism: Systematic review and single-arm meta-analyses. International Journal of Cardiology, 225, 128-139. https://doi.org/10.1016/j.ijcard.2016.09.051
3. Delmas, C., Aissaoui, N., Meneveau, N., et al. (2020). Reperfusion therapies in pulmonary embolism-state of the art and expert opinion: A position paper from the "Unité de Soins Intensifs de Cardiologie" group of the French Society of Cardiology. Archives of cardiovascular diseases, 113(11) , 749–759. https://doi.org/10.1016/j.acvd.2020.06.002
4. Fernando, R. J., Cormican, D., & Ramakrishna, H. (2020). Endovascular Treatment of Acute Pulmonary Embolism: A Rapid Evolution. Journal of cardiothoracic and vascular anesthesia, 34(6), 1423–1425. https://doi.org/10.1053/j.jvca.2020.01.030
5. Goldhaber, S. Z., Visani, L., & De Rosa, M. (1999). Acute pulmonary embolism: Clinical outcomes in the International Cooperative Pulmonary Embolism Registry (ICOPER). The Lancet, 353(9162), 1386-1389. https://doi.org/10.1016/S0140-6736(98)07534-5
6. Kaymaz, C., Akbal, O. Y., Tanboga, I. H., et al. (2018). Ultrasound-Assisted Catheter-Directed Thrombolysis in High-Risk and Intermediate-High-Risk Pulmonary Embolism: A Meta-Analysis. Current vascular pharmacology, 16(2), 179–189. https://doi.org/10.2174/1570161115666170404122535
7. Konstantinides, S. V., Meyer, G., Becattini, C., Bueno, H., Geersing, G. J., Harjola, V. P., ... & ESC Scientific Document Group. (2020). 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS). European Heart Journal, 41(4), 543-603. https://doi.org/10.1093/eurheartj/ehz405
8. Kucher, N., Boekstegers, P., Müller, O. J., Kupatt, C., Beyer-Westendorf, J., Heitzer, T., ... & Konstantinides, S. (2014). Randomized, controlled trial of ultrasound-assisted catheter-directed thrombolysis for acute intermediate-risk pulmonary embolism. Circulation, 129(4), 479-486. https://doi.org/10.1161/CIRCULATIONAHA.113.005544
9. Kuo, W. T. (2012). Endovascular therapy for acute pulmonary embolism. Journal of Vascular and Interventional Radiology, 23(2), 167-179. https://doi.org/10.1016/j.jvir.2011.10.012
10. Lindo, D., Chanis, G. (2019). Diagnóstico y tratamiento de tromboembolismo pulmonar masivo mediante trombectomía mecánica. Reporte de caso. Revista médica de Panamá, 39 (1), 21-24. http://dx.doi.org/10.37980/im.journal.rmdp.2019777
11. Marti, C., John, G., Konstantinides, S., Combescure, C., Sánchez, O., Lankeit, M., ... & Perrier, A. (2015). Systemic thrombolytic therapy for acute pulmonary embolism: A systematic review and meta-analysis. European Heart Journal, 36(10), 605-614. https://doi.org/10.1093/eurheartj/ehu218
12. Meinel, F. G., Nance, J. W., Jr, Schoepf, U. J., et al. (2015). Predictive Value of Computed Tomography in Acute Pulmonary Embolism: Systematic Review and Meta-analysis. The American journal of medicine, 128(7), 747–59.e2. https://doi.org/10.1016/j.amjmed.2015.01.023
13. Meyer, G., Vicaut, E., Danays, T., Agnelli, G., Becattini, C., Beyer-Westendorf, J., ... & PEITHO Investigators. (2014). Fibrinolysis for patients with intermediate-risk pulmonary embolism. New England Journal of Medicine, 370(15), 1402-1411. https://doi.org/10.1056/NEJMoa1302097
14. Piazza, G., Hohlfelder, B., Jaff, M. R., Ouriel, K., Engelhardt, T. C., Sterling, K. M., & Goldhaber, S. Z. (2015). A prospective, single-arm, multicenter trial of ultrasound-facilitated, catheter-directed, low-dose fibrinolysis for acute massive and submassive pulmonary embolism: The SEATTLE II Study. JACC: Cardiovascular Interventions, 8(10), 1382-1392. https://doi.org/10.1016/j.jcin.2015.04.020
15. Qanadli, S. D., El Hajjam, M., Vieillard-Baron, A., et al. (2001). New CT index to quantify arterial obstruction in pulmonary embolism: comparison with angiographic index and echocardiography. AJR. American journal of roentgenology, 176(6), 1415–1420. https://doi.org/10.2214/ajr.176.6.1761415
16. Raskob, G. E., Angchaisuksiri, P., Blanco, A. N., Buller, H., Gallus, A., Hunt, B. J., ... & ISTH Steering Committee for World Thrombosis Day. (2014). Thrombosis: A major contributor to global disease burden. Arteriosclerosis, Thrombosis, and Vascular Biology, 34(11), 2363-2371. https://doi.org/10.1161/ATVBAHA.114.304488
17. Tapson, V. F., Sterling, K., Jones, N., Elder, M., Tripathy, U., Brower, J., Maholic, R. L., Ross, C. B., Natarajan, K., Fong, P., Greenspon, L., Tamaddon, H., Piracha, A. R., Engelhardt, T., Katopodis, J., Marques, V., Sharp, A. S. P., Piazza, G., & Goldhaber, S. Z. (2018). A Randomized Trial of the Optimum Duration of Acoustic Pulse Thrombolysis Procedure in Acute Intermediate-Risk Pulmonary Embolism: The OPTALYSE PE Trial. JACC. Cardiovascular interventions, 11(14), 1401–1410. https://doi.org/10.1016/j.jcin.2018.04.008
ORCID
Cristhian Aguilar 0004-5596-9756